какие анализы надо сдать чтобы выявить онкологию

Молекулярно-биологическое исследование крови на онкомаркеры можно пройти как в государственных клиниках, так и в частных медцентрах.
Найти медицинский центр…

Результаты исследования уровня альфа-фетопротеина в сыворотке крови, как правило, готовы в течение 1–2 дней. Если необходим срочный анализ — в течение двух часов.
Подробнее о срочных услугах…

При подозрении на онкологическое заболевание рекомендуется пройти молекулярно-биологическое исследование крови на онкомаркеры.
Подробнее об услуге…

Многие коммерческие лаборатории предлагают клиентам различные акции, скидки и программы лояльности.
Подробнее…

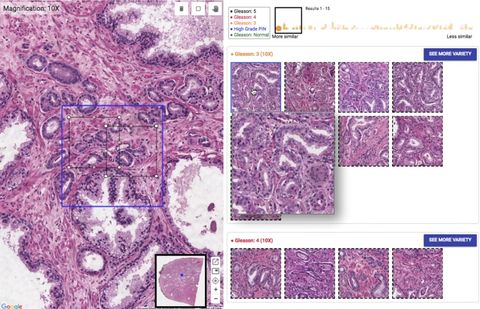
Рак — это заболевание, которое требует комплексного подхода к диагностике. Достоверно поставить такой диагноз можно только после комплекса исследований. Но заподозрить это заболевание помогут обычные анализы, которые легко пройти практически в любой лаборатории. Именно лабораторная диагностика помогает определить, с каким органом связаны возможные проблемы, и уже целенаправленно искать их причину.
Общий анализ крови: покажет ли он рак?
Злокачественная опухоль — это активно растущая ткань, которая требует большого количества «строительного материала» и энергии. Она активно потребляет вещества, нужные для роста организма, и выделяет продукты обмена, в том числе обладающие токсичностью. С этими двумя процессами и связаны основные изменения, которые можно увидеть в результатах анализа крови.
Интоксикация приводит к повышению СОЭ, увеличению количества нейтрофилов и снижению числа лимфоцитов. Если эти признаки сопровождаются слабостью, утомляемостью, потерей аппетита и похуданием, нужно как можно скорее исключить самый серьезный диагноз. Наиболее ярко такое сочетание признаков проявляется при некоторых формах лимфогранулематоза, при гистиоцитозе и нейробластомах[1].
При опухолях внутренних органов часто страдает система кроветворения, снижается гемоглобин[2]. Токсическое действие продуктов жизнедеятельности опухолевых клеток повреждает мембраны эритроцитов, из-за чего в крови могут появляться их патологические формы — эхиноциты[3]. При раке костного мозга обнаруживают незрелые клетки крови.
Анализ крови при раке проводится так же, как и при любом другом заболевании. В процедурном кабинете у пациента забирают цельную кровь в специально подготовленную пробирку. Сдавать биоматериал нужно натощак или хотя бы через 4 часа после еды. Результат будет готов через 1–2 рабочих дня.
Специфичность такого исследования невысока, и поставить диагноз «рак» по результатам одного только анализа крови нельзя. То же повышение СОЭ всегда наблюдается при воспалении. Анемия может возникнуть при недостаточном питании, дефиците железа или при других болезнях.
Общий анализ мочи при диагностике онкологических заболеваний
В анализе мочи при онкологии редко появляются специфические изменения. Но любые отклонения в результатах — это повод провести более тщательное обследование.
Кровь в моче является ранним симптомом рака мочевого пузыря или мочевыводящих путей. Но она также может появиться при мочекаменной болезни или гломерулонефрите.
Кетоновые тела говорят об усиленных процессах катаболизма, то есть распада тканей. Этот признак может появиться как при опухолевом процессе, так и, например, при сахарном диабете или во время диеты.
Для проведения анализа собирают утреннюю порцию мочи в стерильный контейнер. Перед тем как собрать материал, нужно принять душ, чтобы клетки с поверхности кожи не попали в контейнер.
Уже через 1–2 дня будет готов результат, с которым нужно обратиться к врачу. По одному анализу мочи поставить диагноз и даже заподозрить онкологию невозможно. Нужно учитывать другие результаты анализов и обследований, а также имеющиеся симптомы.
Биохимический анализ крови: сигналы опухолевого процесса
В биохимическом анализе крови для диагностики рака наиболее важны семь показателей[4]:
- Общий белок и альбумин. Опухоли активно потребляют белок, из-за этого его уровень в крови снижается. Плюс к этому часто теряется аппетит, строительный материал для клеток перестает поступать в организм в достаточном количестве. А если рак поражает печень, то производство белка в организме значительно снижается даже при нормальном питании.
- Мочевина. Повышение этого показателя в крови говорит об ухудшении функции почек или об активном распаде белка. Это может происходить как при опухолевой интоксикации, так и при распаде опухолевой ткани, в том числе при эффективном лечении рака.
- Изменение уровня сахара в крови может наблюдаться при саркомах, раке легких, печени, органов репродуктивной системы, других видах онкологии. Опухолевые клетки тормозят выработку инсулина, организм начинает несвоевременно реагировать на повышение концентрации глюкозы. В результате еще за несколько лет до первых клинических симптомов рака могут появиться признаки сахарного диабета. Особенно часто это происходит при раке молочной железы и матки.[5]
- Билирубин повышается при повреждении печени, в том числе при ее онкологическом поражении.
- АлАТ — фермент, который может повышаться как при опухолевом поражении печени, так и при других заболеваниях.
- Повышение щелочной фосфатазы — признак опухолей костной ткани, метастазов в костях, поражения печени, желчного пузыря основной опухолью или метастазами.[6]
Кровь для этого исследования забирают из вены. Желательно биоматериал сдавать утром до завтрака, иначе можно получить ложный результат. Это достаточно быстрый анализ и его результаты можно будет узнать уже через 1–2 дня.
Однако специфичность биохимического анализа также очень низкая. Изменения в анализе крови при онкологии не позволяют однозначно поставить диагноз. Скорее любые нарушения являются сигналом для врача провести более тщательную диагностику определенных систем или органов.
Анализы на свертываемость крови при раке
При онкологии значительно повышается свертываемость крови, возрастает риск возникновения тромбозов крупных сосудов и образования микротромбов в капиллярах.
Историческая справка
Впервые связь онкологических заболеваний с повышенным тромбообразованием была выявлена А. Труссо в 1861 году. С тех пор эта теория не ставилась под сомнение, а только подтверждалась новыми научными данными[7].
Образование микротромбов в свою очередь ухудшает течение онкологического процесса. Круг замыкается. Были проведены серьезные исследования, которые показали, что применение препаратов, уменьшающих свертываемость крови, улучшает выживаемость онкологических больных даже при далеко зашедшем злокачественном процессе[8].
Для выявления нарушений свертываемости исследуется коагулограмма. Для этого анализа также понадобится кровь из вены. А результаты будут готовы через 1–3 рабочих дня.
Иммунологический анализ крови: ключевой метод анализа при раковых заболеваниях
Анализ крови на маркеры раковых опухолей позволяет заподозрить онкологию на ранней стадии, оценить динамику заболевания, вовремя определить рецидив или появление новых метастазов, оценить эффективность лечения.
Онкомаркерами называют вещества, которые связаны с жизнедеятельностью опухоли и в организме здорового человека или не определяются совсем, или содержатся в очень малом количестве. Известно более 200 подобных веществ[9]. Но не все они одинаково успешно определяются в медицинской практике.
На заметку
В 2017 году в целях раннего выявления почечно-клеточного рака были разработаны методики определения новых онкомаркеров — аквапорина-1 и перилипина-2. Методы обладают 95-процентной чувствительностью и 91-процентной специфичностью[10].
Несмотря на то, что определение онкомаркеров приобрело известность как «анализ крови на рак», их обнаружение не говорит со 100% гарантией о наличии этого заболевания и требует дополнительного обследования.
Для диагностики опухолей по анализу крови самые значимые маркеры — это α-фетопротеин и β-хорионический гонадотропин, которые определяются при некоторых видах опухолей яичника, тела и шейки матки. А также простатспецифический антиген PSA, который повышается при раке простаты.
Вторым по значимости следует СА-125, который выявляют при серозном раке яичников. Менее широко используют другие онкомаркеры:
- при опухолях молочной железы определяют РЭА, СА-15-3 и СА-72-4;
- при подозрении на рак шейки матки дополнительно к альфа-фетопротеину и ХГТ определяют SCC;
- при раке толстого кишечника — СЕА и СА-72-4;
- при подозрении на опухоль желудка — СЕА, СА-72-4 и СА-19-9;
- при подозрении на рак поджелудочной железы — СА-19-9 и СА-242;
- при раке щитовидной железы — hTERT, EMC1, TMPRSS4, галектин-3, EGFR, HBME-1;
- при раке мочевого пузыря в моче определяют ВТА, UBC, NMP-22[11].
Анализ крови на маркеры рака проводится натощак или через 4 часа после еды. Кровь забирают из вены. Анализ проводится в течение 1–2 рабочих дней. Если результат нужен срочно, его могут сделать за несколько часов.
Цитологические исследования: неотъемлемая часть онкодиагностики
Из всех методов лабораторной диагностики рака цитология обладает самой высокой специфичностью. С помощью цитологии можно практически всегда достоверно поставить диагноз и определить тип опухоли. Чувствительность этого метода зависит от вида рака и от того, насколько качественно взят материал для исследования. Например, если в промывные воды не попали раковые клетки, исследование даст отрицательный результат, хотя сама опухоль может развиваться.
При проведении исследования врач учитывает более 180 различных признаков атипии клеток. Такой анализ позволяет не только сказать, есть ли признаки онкологического процесса, но и определить источник опухоли, ее гистологический вариант, отличить первичную опухоль от метастаза[12].
Цитологическое исследование проводят при опухолях практически любой локализации — кожи, легких, яичников, матки, лимфоузлов, костного мозга, печени, при любых подкожных образованиях.
Для исследования можно брать мазки-отпечатки с поверхности кожи или слизистых, мазки с шейки матки или из влагалища, мокроту, мочу, любое другое отделяемое. С целью исследования очагов, расположенных под поверхностью кожи, проводится пункция — материал забирают с помощью шприца с иглой. С помощью пункции можно забрать биоматериал из щитовидной железы, лимфатических узлов, костного мозга, участков печени, из любых других образований[13].
Результаты цитологического исследования обычно выдаются через неделю после забора пробы. Бывают случаи, когда полученные препараты врачи показывают своим коллегам, сравнивают с архивом. Тогда исследование может затянуться до двух недель. Но в этом случае стоит подождать, ведь чем более тщательно проведено исследование, тем более точным будет результат.
Общий, биохимический анализ и коагулограмма не помогут выявить рак по одному анализу крови. Но с их помощью можно определить те органы, которые требуют особого внимания, и спланировать полноценное обследование. То же касается и анализа мочи.
Анализ крови на онкомаркеры может дать больше информации, связанной именно с возможностью развития раковой опухоли. Но и его нельзя рассматривать отдельно от общего состояния. Лучше проводить исследование сразу на несколько опухолевых маркеров, которые говорят об определенном виде рака, — это повысит достоверность диагностики.
Не стоит полагаться на какое-то одно исследование. Идеальный вариант для ранней диагностики рака — это регулярный профилактический осмотр, который включает в себя как анализы крови и мочи, так и ультразвуковое исследование, флюорографию, обследование молочных желез у женщин и посещение гинеколога или уролога.

что такое? Понятие онкологического заболевания, причины возникновения рака, раковых клеток
Многие пациенты совершенно однозначно интерпретируют термины «рак», «онкология», «злокачественное новообразование». Однако нужно понимать, что это не одна болезнь, а скорее целый класс заболеваний, имеющих между собой как сходства, так и значительные отличия.
Рак — это злокачественная опухоль, при которой происходит бесконтрольное размножение клеток, сопровождающееся инвазией в подлежащие ткани и метастазированием в отдаленные органы с током лимфы и/или крови. В народе раком называют любую злокачественную опухоль, но ученые сюда относят только карциномы — опухоли, произрастающие из эпителиальных тканей. Злокачественные новообразования из других тканей называют саркомами, злокачественные новообразования лимфатической системы называют лимфомами, а кроветворной — лейкозами.
Зачастую онкология воспринимается пациентами, как смертный приговор. Однако в реальности далеко не все злокачественные опухоли приводят к гибели человека. Более половины всех пациентов благополучно излечиваются и люди забывают о перенесенном заболевании навсегда.
Несмотря на значительные успехи в лечении онкологии, все же данная патология характеризуется достаточно высоким уровнем летальности и, безусловно, для успешного лечения требует к себе самого пристального внимания со стороны высококвалифицированных докторов.
Механизм возникновения рака
В основе онкологического заболевания лежит нарушение процессов регуляции тканевого роста.

В основе онкологического заболевания лежит нарушение процессов регуляции тканевого роста. Клетки нашего организма постоянно обновляются. В процессе их деления всегда существует вероятность возникновения ошибок в генах (мутации). Это происходит и в норме, но их частота значительно возрастает при воздействии на организм таких неблагоприятных факторов, как канцерогенные вещества, ионизирующее излучение и др.
Для предупреждения и исправления мутаций существуют различные механизмы. Если они не срабатывают, клетка с поврежденной ДНК развивается и многократно делится, не подчиняясь контролирующим системам организма. В итоге формируется образование, которое принято называть термином «злокачественная опухоль».
Злокачественные опухоли характеризуются тремя ключевыми отличиями от доброкачественных:
- Неконтролируемый бесконечный рост.
- Прорастание (инвазия) в соседние ткани и органы с нарушением их функционирования.
- Способность к метастазированию — процессу миграции раковых клеток с током крови или лимфы в другие части тела
Именно данные характеристики определяют агрессивность процесса и его злокачественность.
Опухоль может состоять из плотной ткани и тогда говорят о солидном образовании. Однако она может иметь и жидкую консистенцию, как при лейкозах и лимфомах.
Трудности в лечении онкологии
Онкологическое заболевание может возникнуть у любого живого организма в любом возрасте. Однако данный риск увеличивается с возрастом. Считается, что более 64% случаев заболевания выявляются у людей старше 65 лет. Тем не менее, в настоящее время онкологи говорят об омоложении таких пациентов. Все чаще болезнь диагностируется в возрасте до 40 лет.
Существуют две основные проблемы в лечении данной патологии:
- Распространенность опухолевого процесса, что ограничивает возможности радикального хирургического лечения.
- Гетерогенность клеточного состава опухоли. Можно подобрать препараты, которые убьют 99% опухолевых клеток, но если хотя бы несколько из них уцелеют, то они снова будут делиться, и разовьется рецидив заболевания.
Причины появления рака
Причины онкологических заболеваний очень разнообразны, но все они приводят к тому, что в клетках организма возникает мутация, которая приводит к их бесконтрольному размножению. Спровоцировать образование и размножение таких клеток могут следующие факторы:
- Неправильное питание. Оно является одной из главных причин. возникновения рака. И здесь есть несколько аспектов. Во-первых, во многих продуктах, которые люди употребляют ежедневно, содержится определенное количество пищевых канцерогенов. К таким продуктам относят копчености, маринады и другие консервированные и жареные блюда, овощи и фрукты, выращенные с применением химических удобрений и пестицидов и др. Во-вторых, имеет значение сбалансированность питания. Например, есть данные, что избыток мяса в рационе приводит к увеличению риска развития колоректального рака, в то же время большое количество растительных волокон и клетчатки снижает эти риски. Несбалансированное питание может привести к развитию ожирения, которое является фактором риска таких злокачественных новообразований как рак поджелудочной железы.
- Старение. В подавляющем большинстве случаев злокачественные опухоли возникают у людей старше 50 лет. Это связывают с накоплением действия факторов риска и ослаблением механизмов защиты и уничтожения мутировавших клеток.
-
Наследственность. Когда говорят о наследственных причинах онкологии, имеют ввиду два аспекта — генетическую предрасположенность и наследственные формы злокачественных новообразований. В целом вероятность заболеть той или иной формой рака в течение жизни составляет 5-10%. Однако при наличии в семье случаев злокачественных новообразований, эта вероятность увеличивается более, чем в два раза. Это называется генетической предрасположенностью.
Помимо этого, есть наследственные формы рака, при которых имеются мутации в определенных генах. В качестве примера можно привести мутации в генах BRCA, при наличии которых вероятность развития рака молочной железы или яичников составляет около 80%.
- Вирусы. Вирус папилломы человека высокого онкогенного риска вызывает рак шейки матки. Вирусы гепатитов В и С увеличивают вероятность возникновения рака печени. Инфицирование вирусом Эпштейна-Барр может привести к развитию лимфомы, а Т-лимфотропный вирус может вызвать развитие лейкоза.
- Вредные привычки и химическая зависимость. Курение, злоупотребление алкоголем и наркомания также являются серьезными причинами развития рака. Например, каждый пятый случай развития злокачественного новообразования связывают именно с курением. Причем речь идет не только о раке легких. Табачный дым увеличивает риск развития рака ЛОР-органов и органов пищеварительной системы, то же касается и алкоголя. Наркомания приводит к серьезным нарушениям обмена веществ и работы всех систем организма, в том числе и иммунной. На этом фоне развиваются неоплазии, характерные для иммунодефицитов — лимфомы, лейкозы, саркомы.
- Ионизирующее излучение. Когда говорят об ионизирующем излучении как о причине развития онкологии на постсоветском пространстве, большинство людей имеет ввиду катастрофу на ЧАЭС. И с этим сложно спорить, поскольку после взрыва отмечалось увеличение случаев развития злокачественных неоплазий, в том числе лейкозов, лимфом и рака щитовидной железы. Однако, помимо этого, нельзя забывать об опасности воздействия солнечного излучения, которое может неблагоприятно воздействовать на кожу и органы зрения. Также увеличивает риск развития вторичных раковых опухолей прохождение лучевой терапии.
- Неблагоприятная экологическая обстановка и воздействие промышленных и химических канцерогенов. Наиболее агрессивные канцерогены — это асбест, сажа, выхлопные газы автомобилей, некоторые виды продуктов переработки нефти.
- Предраковые заболевания. Некоторые виды рака развиваются на фоне имеющейся патологии. Например, колоректальный рак в большинстве случае происходит из аденоматозных кишечных полипов, рак эндометрия может происходить на фоне миом или эндометриоза, раку кожи могут предшествовать пигментный кератоз, лейкоплакия или кожный рог, раку легкого — некоторые профессиональные заболевания легких, раку шейки матки — воспалительные и диспластические процессы. Поэтому важно регулярно проходить скрининговое обследование для своевременного выявления предраковых заболеваний и их лечения.

Статистика заболеваемости раком в мире и в России
Британское общество по исследованию рака Cancer Research UK сообщило, что в 2012 году во всем мире было выявлено более 14 миллионов новых случаев онкологических заболеваний. В этом же году от рака умерло более 8 миллионов человек. В целом, распространенность злокачественных опухолей в разных странах растет, и это обусловлено многими факторами (увеличение заболеваемости, совершенствование диагностических методов, увеличение продолжительности жизни).
Согласно статистике, предоставленной Московским научно-исследовательским онкологическим институтом им. П. А. Герцена, в 2016 году у жителей России впервые выявлено почти 600 тысяч новых случаев злокачественных опухолей. Мужчин среди первичных пациентов оказалось немного больше, чем женщин. За год умерло более 300 тысяч больных.
Распространенность рака в нашей стране неуклонно растет. Например, показатели 2016 года по сравнению с 2015 г. выросли на 1,7%, а по сравнению с 2006 г. — на 20,6%. Это не обязательно говорит о том, что люди стали чаще болеть. Отчасти такая негативная динамика связана с тем, что увеличивается продолжительность жизни (в пожилом возрасте, как известно, риск развития многих видов рака возрастает), отчасти — с тем, что опухоли стали лучше и раньше диагностировать.
На данный момент, онкология — одно из наиболее бурно развивающихся направлений медицины. За последние годы появилось довольно много препаратов и методик, которые помогают эффективнее бороться с заболеванием, продлевают продолжительность жизни и повышают ее качество.
В Европейской онкологической клинике применяются современные лечебные схемы согласно новейшим протоколам, что позволяет оказать всю необходимую помощь, в которой нуждается пациент.
Какими типами рака чаще всего болеют жители России? В десятку самых распространенных онкологических заболеваний входят:
- рак молочной железы,
- матки,
- толстого кишечника,
- простаты,
- опухоли лимфатической и кроветворной ткани,
- рак шейки матки,
- почки,
- прямой кишки,
- щитовидной железы,
- желудка.
На эти типы рака суммарно приходится почти 70% от всех случаев заболеваемости.
Часто ли российские врачи выявляют рак на ранней стадии?
Согласно все той же статистике 2016 года, врачи сумели диагностировать злокачественные опухоли на I стадии в 28,6% случаев, на II стадии — в 26,1% случаев. Суммарно это составляет больше половины всех первичных пациентов. Как правило, заболевание хорошо лечится, прогноз благоприятный. У 19,1% больных рак диагностировали на III стадии, у 20,5% — на IV.
Какие причины чаще всего приводят к онкологическим заболеваниям?
Факторы, способствующие развитию злокачественных новообразований, рассмотрены выше. Некоторые из них связаны с образом жизни, и на них мы можем повлиять. Другие, такие как генетика и возраст, нельзя изменить.
По данным Cancer Research UK, ведущая роль принадлежит факторам из первой группы:
- До 33% смертей от курения связаны с онкологическими заболеваниями.
- Примерно за 6% всех смертей ответственен алкоголь, каждая восьмая из них — от рака.
- За развитие 18% злокачественных опухолей ответственны вирусные инфекции.
- Значимая роль принадлежит ожирению, неправильному питанию с преобладанием жирного, жареного мяса и полуфабрикатов, недостатку овощей, фруктов, пищевых волокон.
Рак — это смертельный диагноз?
Многие люди воспринимают диагноз «рак», как приговор. Это далеко не так. В зависимости от прогноза, все онкологические заболевания можно поделить на две условные группы:
- Излечимый рак. Такие опухоли можно удалить хирургически или иным способом, после чего наступает ремиссия. Обычно это рак I и II стадии (как мы уже упомянули выше, на данном этапе опухоли диагностируют более, чем у половины россиян) и частично — III стадии.
- Некурабельный рак. Обычно это опухоли IV стадии с отдаленными метастазами или врастающие в жизненно важные органы, крупные нервы или сосуды. От такой опухоли современная медицина не знает лечения, однако существуют эффективные методы паллиативного лечения. Врачи могут продлить жизнь пациента, улучшить его состояние, избавить его от мучительной боли. Такой процесс рассматривается как хроническое заболевание.

Есть и другие формально неизлечимые болезни, но с ними можно жить долго и чувствовать себя вполне хорошо. Конечно, прогноз индивидуален, он зависит от типа и локализации опухоли, количества и расположения метастазов, других факторов. Но больному можно помочь всегда. Улучшение качества жизни или ее продление даже на небольшой период времени — это тот результат, который можно считать удовлетворительным.
Каким бы страшным ни был диагноз, не стоит опускать руки раньше времени. Стоит помнить и о том, что онкология постоянно развивается. Появляются новые препараты, подходы, протоколы. Врачи лечат рак все успешнее, поэтому больные из второй группы постепенно переходят в первую.
Даже если ни один из существующих методов лечения не помогает, все еще остаются альтернативные возможности. Некоторые пациенты могут принять участие в клинических исследованиях, когда происходят испытания новые препаратов, которые показали отличные результаты на лабораторных животных. Врачи Европейской онкологической клиники подскажут, куда обратиться, если больного интересует такой вариант.
Методы диагностики рака
В связи с тем, что во многих странах большая часть злокачественных новообразований выявляется на поздних стадиях, когда вопрос о радикальном лечении не стоит, в настоящее время все больше внимания уделяется скрининговым программам. Скрининг — это система обследования, которую проходят люди, входящие в группу риска, но не имеющие симптомов онкологического новообразования. Это позволяет находить болезнь на ранних стадиях, до того, как она дала о себе знать. В таких случаях используются быстрые недорогие диагностические методы:
- Определение уровня ПСА для оценки риска рака предстательной железы.
- ПЦР на выявление вируса папилломы человека для оценки риска рака шейки матки.
- Тест на скрытую кровь и колоноскопия в скрининге колоректального рака.
- Маммография для обследования молочной железы.
Для выявления меланомы и рака кожи используется дерматоскопия. В Европейской онкологической клинике применяется более современная методика — наши врачи составляют «карту родинок» с помощью немецкого аппарата ФотоФайндер. Это помогает отслеживать картину в динамике, вовремя обнаруживать незначительные изменения. Анализы крови на онкомаркеры применяются редко и, как правило, в сочетании с другими методами, так как они обладают низкой точностью.
Главная проблема в онкологии — диагностика заболевания на ранней стадии. Скрининг отчасти позволяет ее решить.
Когда опухоль выявлена, основной задачей онколога является оценка распространенности опухолевого процесса и его стадирование. Для этого применяются следующие методы:
- Компьютерная томография.
- Магнитно-резонансная томография.
- ПЭТ-КТ.
- Остеосцинтиграфия.
- УЗИ.
- Лабораторные анализы.
- Эндоскопические методы (ФГДС, колоноскопия, бронхоскопия).
- Биопсия.
Доктор оценивает размер первичного опухолевого очага и его расположение относительно окружающих органов и тканей, поражение регионарных лимфоузлов и наличие отдаленных метастазов. От этих всех показателей зависит резектабельность (возможность удаления) новообразования, а также его стадия и, соответственно, прогноз.

Любой онкологический диагноз является установленным только после морфологического подтверждения. Для этого выполняется биопсия, либо материал на исследование забирается во время операции. В результате микроскопического исследования, патологоанатом ставит окончательный диагноз, который подтверждает злокачественность опухоли с указанием степени ее дифференцировки и морфологического варианта (аденокарцинома, плоскоклеточный рак, саркома и т.д.).
После того, как пациент прошел лечение, существует риск развития рецидива. В связи с этим, в данный период времени необходимо регулярно наблюдаться и проходить определенный перечень обследований, который определяется индивидуально. При выявлении прогрессирования заболевания, крайне важно начать лечение как можно раньше, пока риск распространения опухоли по организму минимален.
Если процесс распространенный, а пациент находится на паллиативном лечении, его также периодически обследуют, оценивают состояние, поведение опухоли в динамике. Программа обследования в каждом случае индивидуальна, с учетом типа, стадии, локализации.
Стадии рака
В онкологии общепринятой является классификация TNM, которая помогает наиболее объективно оценить распространенность и стадию опухолевого процесса. Три буквы в аббревиатуре обозначают соответственно: размеры и локализацию первичной опухоли — T, наличие очагов в регионарных лимфатических узлах — N и наличие отдаленных метастазов — M. К каждой букве добавляется определенный индекс:

Если хотят выделить подстадию, к цифрам добавляют буквы. Например, стадию T1 можно разделить на подстадии T1a и T1b. Классификация TNM точна, она охватывает все возможные варианты. Все возможные сочетания показателей T, N и M сводят к четырем стадиям, но иногда дополнительно выделяют нулевую стадию — локализованный рак:
- 0 — «рак на месте».
- I–III — локальный рак. Он может находиться в одном органе, распространяться в окружающие ткани, регионарные лимфоузлы.
- IV — рак с отдаленными метастазами.
Это общая схема, однако она имеет и исключения. Так, например, не существует рака яичка 4 стадии. Даже при отдаленных метастазах и показателе M1, выставляется 3 стадия. Кроме того, данная классификация предполагает наличие подстадий. Например, стадию II можно разделить на IIA и IIB.
Единая классификация рака по стадиям помогает решать важные задачи: правильно оценивать степень распространенности опухолевого процесса, прогноз, стандартизовать лечение и контролировать его эффективность.
Методы лечения онкологических заболеваний
Основной радикальный метод лечения большинства типов рака — хирургический. В зависимости от стадии и типа опухоли, операция может быть органосохраняющей, либо хирург удаляет весь пораженный орган целиком, окружающие ткани, регионарные лимфатические узлы. Иногда удается удалить единичные метастазы. Все чаще в онкологии применяется лапароскопическая, роботизированная хирургия.

Если рак нельзя удалить полностью, операция может носить паллиативный характер. Она помогает уменьшить размеры опухоли, избавиться от некоторых симптомов и осложнений, улучшить состояние больного, продлить жизнь. В Европейской онкологической клинике выполняются современные виды паллиативных вмешательств:
- Установка стентов — цилиндрических каркасов с металлической или пластиковой сетчатой стенкой, которые расширяют просвет заблокированного органа и помогают восстановить его проходимость.
- Наложение обходных анастомозов при раке кишки.
- Наложение стом — отверстий, которые соединяют просвет органа с поверхностью кожи. Она может служить для отхождения стула (колостома), мочи (уростома), кормления и декомпрессии желудка (гастростома), дыхания (трахеостома).
- Лапароцентез, торакоцентез, дренирование, хирургическое лечение асцита и гидроторакса.
При лучевой терапии для уничтожения опухолей используется ионизирующее излучение. Классически процедура напоминает рентгенографию, только во время нее аппарат генерирует большую дозу излучения. Существуют и более современные методы: с трехмерным планированием, брахитерапия (когда источник излучения в виде небольших частиц вводят непосредственно в опухоль). Как разновидность лучевой терапии (в данном случае было бы уместнее говорить «лучевая хирургия») можно выделить гамма-нож — аппарат, который умеет концентрировать гамма-лучи в одной точке и удалять небольшие очаги в головном мозге.
Для борьбы с раком существует много разновидностей химиопрепаратов. Они имеют разные механизмы действия, общая суть сводится к тому, что препарат повреждает и уничтожает активно размножающиеся раковые клетки.
Химиотерапию и лучевую терапию назначают до операции (неоадъювантная терапия), после нее (адъювантная терапия), а также в качестве основного лечения (как правило, при неоперабельном раке на поздних стадиях).
Обычно онкологическим больным назначают системную химиотерапию: препарат вводят внутривенно или принимают в таблетках, капсулах. В некоторых случаях, для того чтобы усилить эффект и снизить риск побочных эффектов, проводят интраартериальную химиотерапию — препарат вводят в артерию, питающую опухоль, тем самым обеспечивая его адресную доставку. Разновидностью такого лечения является химиоэмболизация, когда вместе с химиопрепаратом вводят эмболизирующие частицы. Они перекрывают просвет сосуда и нарушают приток крови к опухоли. Некоторые раковые клетки, например, при раке молочной железы, простаты чувствительны к гормонам. В таких случаях применяют гормональную терапию.
Один из современных методов лечения онкологических заболеваний — таргетная терапия. Она появилась благодаря достижениям генетики и молекулярной биологии. Известны многие «неправильные» молекулы, которые образуются в раковых клетках в результате мутаций и помогают им выживать, бесконтрольно размножаться. Таргетные препараты ингибируют эти молекулы-мишени. Например, применяются блокаторы рецептора эпидермального фактора роста (EGFR), фактора роста эндотелия сосудов (VEGF). Данные соединения действуют более прицельно по сравнению с классической химиотерапией, более эффективны, более безопасны в плане побочных эффектов, но имеют ограниченные показания к применению.
Одно из наиболее прогрессивных направлений в онкологии — иммунотерапия. Врачи научились бороться с раком, используя ресурсы противоопухолевого иммунитета. В иммунотерапии есть разные направления. В настоящее время с успехом применяются ингибиторы контрольных точек. Эти препараты блокируют молекулы, которые мешают иммунитету распознавать и уничтожать раковые клетки. К этой группе относятся такие препараты, как ипилимумаб, ниволумаб, пембролизумаб. Таргетные препараты и иммунопрепараты приносят особенно ощутимую пользу на поздних стадиях рака, когда неэффективны другие методы лечения.
Диагностика рака: методы, анализы, обследования
 Большинство видов рака излечимы, если болезнь была выявлена на начальной стадии и новообразование носит локальный характер. Это значит, что злокачественные клетки еще не распространились с кровью и лимфой в другие органы и системы.
Большинство видов рака излечимы, если болезнь была выявлена на начальной стадии и новообразование носит локальный характер. Это значит, что злокачественные клетки еще не распространились с кровью и лимфой в другие органы и системы.
К сожалению, большое количество злокачественных процессов долгое время протекает бессимптомно или с незначительными недомоганиями. Пациенты нередко обращаются за медицинской помощью уже на III или даже IV стадиях, когда прогноз неутешителен, поэтому так важна ранняя диагностика рака.
Когда нужно начинать беспокоиться
Симптомы рака зависят от его вида и локализации (расположения опухоли) и могут существенно отличаться. Однако есть проявления общего плана, которые характерны для злокачественных процессов всех видов:
- Слабость, утомляемость, хроническая усталость).
- Необъяснимая потеря веса.
- Повышение температуры тела.
- Бледность кожных покровов.
- Потеря аппетита.
- Периодически возникающая боль в какой-либо области тела, не имеющая видимой причины.
Возможно беспричинное покашливание, одышка, кровь в кале или моче, появление странных пятен и язв на теле, и так далее – в зависимости от вида заболевания.
Если симптомы не проходят в течение некоторого времени, нужно немедленно обращаться за медицинской помощью.
Методики выявления злокачественных опухолей
Диагностика рака обычно проходит в два этапа – обнаружение неполадок в организме неспецифическими и скрининговыми методами, а затем узконаправленный поиск болезни.
Справка! Неспецифические исследования – результаты которых свидетельствуют о наличии заболевания, но не дают возможности установить точный диагноз. Однако указывают направление для дальнейшего обследования.
Специфические – узконаправленное исследование, которое позволяет выявить вид заболевания и его локализацию в органе.
Специализированные методики:
- Анализы крови на онкомаркеры.
- Цитологические и гистологические исследования биологического материала.
- Рентгенологические исследования конкретных органов (например, маммография, рентген желудка).
- Компьютерная томография (КТ), мультиспиральная компьютерная томография (МСКТ).
- Магнитно-резонансная томография (МРТ).
- Ультразвуковое исследование (УЗИ).
- Эндоскопические методы с взятием образца ткани.
Наиболее специфический вид обследования, по результатам которого устанавливается диагноз «рак», его стадия и вид – гистологический анализ образца ткани пораженного органа.
Некоторые виды неспецифических исследований:
- Общий анализ крови.
- Биохимический анализ крови.
- Флюорография.
- Общий анализ мочи.
- Анализ кала на скрытую кровь.
Женщинам важно проходить ежегодные гинекологические осмотры и пальпацию молочных желез.
Первичные исследования
Обычные профосмотры и «рутинные» анализы ежегодно спасают множество людей, сигнализируя врачу о проблемах в организме человека, и давая возможность начать узкое обследование.
Общий анализ крови (ОАК)
Его еще называют клиническим или общеклиническим. Это скрининговое исследование, которое дает развернутую общую картину работы организма, наличия в нем воспалений, анемий, нарушений свертываемости крови.
О возможной локальной онкопатологии могут говорить такие изменения показателей:
- Увеличение СОЭ (скорость оседания эритроцитов) с нормальным или повышенном значением лейкоцитов (белых кровяных телец).
- Падение количества гемоглобина без видимых причин. Может происходить при злокачественных процессах желудка и кишечника.
- Одновременное повышение уровня СОЭ, гемоглобина и эритроцитов (красных кровяных телец) может свидетельствовать в пользу рака почек.
Однако, если ОАК показал такие результаты, не следует пугаться. Повторим – это неспецифическое исследование, которое гораздо чаще свидетельствует о других, менее опасных болезнях.
При лейкемиях ОАК становится важным скринигновым тестом – иногда болезнь выявляют случайно по анализу крови, сданному по поводу другого заболевания. Но для этого обязательно необходима лейкоцитарная формула (процентное соотношение разных типов лейкоцитов к общему их количеству). Поэтому, сдавая анализ крови, не ограничивайтесь «тройкой» – гемоглобин, СОЭ, лейкоциты.
Подозрения на лейкоз устанавливают при таких показателях:
- Очень большое или предельно низкое количество лейкоцитов.
- Сдвиг лейкоцитарной формулы.
- Появление в крови незрелых лейкоцитов.
- Повышение СОЭ.
- Падение показателей гемоглобина (анемия).
- Снижение количества тромбоцитов.
При локализованной онкопатологии (опухоль определенного органа) ОАК может не меняться, особенно на ранней стадии.
Общий анализ мочи (ОАМ)
Может помочь в диагностике рака мочевыводящих путей: почек, мочевого пузыря, мочеточников. В урине в этом случае будет обнаружена кровь плюс атипичные клетки. Чтобы уточнить диагноз назначается цитологический анализ мочи.
Биохимический анализ крови
При злокачественных новообразованиях почек и паращитовидной железы наблюдается существенный рост показателя кальция.
При раке печени, почек, поджелудочной железы повышается количество печеночных ферментов.
Изменения количества и соотношения гормонов разных типов могут свидетельствовать в пользу злокачественных заболеваний эндокринной сферы.
Флюорография
Помогает обнаружить рак легких.
Диагностика рака специальными методами

Если жалобы пациента и предварительные исследования дают основания заподозрить онкологию, начинается целенаправленный поиск.
Анализы крови на онкомаркеры
Онкомаркеры – вещества, которые выделяют злокачественные опухоли в процессе своей жизнедеятельности. Специфичность этих анализов может варьироваться как по органам (возможность определить, где именно находится новообразование), так и заболеваниям (какой именно тип рака).
Наличие онкомаркеров не всегда говорит о злокачественности болезни. Поэтому после получения положительного результата по какому-либо из них, обязательно назначают дополнительные обследования.
Чаще всего используются такие тесты:
- РЭА (раковоэмбриональный антиген) – применяется в гинекологии для выявления опухолей матки, яичника, молочной железы.
- АФП (альфа-фетопротеин) – служит для диагностики карцином, в частности, желудка и кишечника.
- СА-125 – используется для ранней диагностики рака яичников, но также и других органов (груди, легких, печени).
- СА-15-3 – маркер с относительно невысокой специфичностью по органам. Позволяет заподозрить рак груди, яичников, поджелудочной железы, разных отделов кишечного тракта.
- ПСА (простатспецифический антиген) – тест новообразований предстательной железы.
- СА-19-9 – служит для распознавания онкологии желудочно-кишечного тракта, и в особенности поджелудочной железы.
- СА-242 – маркер высокочувствительный к раку желудка и кишечника.
Эти тесты выполняют также в профилактических целях, если пациент находится в группе риска.
Инструментальные методы
Современная медицина располагает большим количеством неинвазивных и малоинвазивных методов, которые позволяют увидеть даже самые маленькие новообразования в труднодоступных местах.
Рентгенологическая диагностика:
- Рентгеноскопия – изображение выводится на экран монитора в режиме реального времени. Позволяет отследить особенности работы органа. Чаще выполняются рентгеноскопические осмотры желудка, кишечника, легких.
- Рентгенография – рентгеновский снимок органа. Примером рентгенографического исследования служит маммография (снимок молочной железы).
- Компьютерная томография (КТ) – послойные рентгеновские снимки в разных плоскостях. При диагностике новообразования выполняется с введением контрастной жидкости, что дает возможность четко увидеть его контуры.
- Мультиспиральная компьютерная томография (МСКТ) – срезы органов выполняются при спиральном вращении рентгеновской трубки и постоянном движении стола, где находится пациент. Высокая разрешающая способность метода, тонкие срезы до 0,5мм, дают возможность обнаружить самые мелкие опухоли недоступные обычному КТ. При этом лучевая нагрузка на пациента не увеличивается.
Магнитно-резонансная томография
Принцип работы такой же, как у рентгеновского КТ – получение послойных изображений органов. Но работает оборудование МРТ на основе электромагнитных волн.
Ультразвуковое исследование
Метод основан на способности ультразвука по разному отражаться от разных тканей и жидких сред. Безболезненное недорогое исследование, которое позволяет выявить патологии большинства органов.
Ограничение методов
Рентгенологическое, магнитно-резонансное или ультразвуковое исследования дают возможность увидеть наличие опухоли, оценить ее форму размер и локализацию. Но, чтобы судить о злокачественном или доброкачественном ее характере нужен образец ее ткани, который можно взять только при эндоскопическом исследовании или в ходе хирургической операции.
Эндоскопия
Это исследование, выполняемое при помощи оптического прибора, который вводится внутрь полого органа или в ходе операции (лапароскопия). При помощи эндоскопа можно осмотреть состояние его стенок, удалить подозрительное новообразование или взять биологический образец для проведения цитологического или гистологического анализа.
К эндоскопической технике относятся:
- лапароскопия;
- гастроскопия;
- гистероскопия;
- колоноскопия;
- бронхоскопия и т. д.
Если при эндоскопической процедуре была проведена операция или обнаружены подозрительные участки тканей, образец обязательно направляется на цитологическое или гистологическое исследование.
Микроскопия
Гистологическое исследование – это изучение строения ткани под микроскопом, а цитологическое — клетки.
По результату этих анализов можно обнаружить наличие клеток с атипичной структурой, выявить их озлокачествление, определить вид и стадию опухоли. Цитологический анализ выполняется быстро, и его обычно используют в качестве скрининга. Для цитологии делают соскобы со слизистой оболочки органов (например, шейки матки), берут аспираты (жидкости), выполняют пункции лимфатических узлов, биопсии молочной и щитовидной желез.
Для проведения гистологии нужно больше времени и более сложное оборудование, но именно ее результат становится основанием для постановки окончательного диагноза.
Существует метод иммуногистохимии, который основан на связывании помещенных в образец ткани антител с соответствующими антигенами. Это очень информативный анализ, который способен выявлять недифференцируемые опухоли, метастазы из невыявленного первичного очага, а также прогнозировать дальнейшее развитие злокачественного процесса. Лабораторное оборудование для иммуногистохимии дорогое, поэтому возможность ее проведения существует не во всех клиниках.
Выявление рака различных органов
Выше были описаны способы, которые применяются при диагностике злокачественных заболеваний всех видов. Но каждый тип онкопатологии имеет свою специфику и локализацию, поэтому инструменты и методы их диагностики будут различаться. Ознакомимся с некоторыми из них.
Рак легких
Занимает первое место, как по распространению среди населения России, так и по смертности. Прогрессирует быстро, склонен к возникновению ранних метастаз.
При профилактике особое внимание должно уделяться пациентам из группы риска – «злостным» курильщикам, обладателем профессий, связанных с вдыханием вредных веществ, имеющим среди близких родственников случаи онкологии (не обязательно легочной).
Существует два вида этой болезни. Центральная, которая развивается в крупных бронхах, и периферическая – локализуется в бронхиолах и паренхиме легких. Симптомы центрального вида рака легких проявляются уже на ранних стадиях из-за уменьшения просвета бронхов, поэтому он достаточно хорошо диагностируется. А периферический тип долгое время протекает бессимптомно, и нередко выявляется на поздней стадии.
Техники определения рака легких:
- Общеклинический анализ крови.
- Флюорограмма.
- Бронхоскопия с биопсией.
- МРТ легких.
- Плевроцентез с биопсией плеврального выпота.
- Торакоскопия с забором материала.
- Торакотомия с взятием образца ткани из основного новообразования и близлежащих лимфатических узлов. Это хирургическая операция, к которой прибегают в крайнем случае.
Широко применяются рентгенологические исследования. Но при периферическом раке они нередко выявляют болезнь уже на III–IV стадиях.
Рак молочной железы
Может поражать женщин любого возраста, но гораздо чаще он встречается у пациенток после 40 лет и старше. При его выявлении на I–II стадиях возможно органосохраняющее лечение.
Для ранней диагностики рака молочной железы ежегодно нужно посещать гинеколога или онколога-маммолога. Выполнять профилактическую маммографию необходимо после 40 лет – раз в 2 года, после 50 – 1 раз в год. Более молодым женщинам рекомендовано регулярно проходить УЗИ молочной железы.
Каждая женщина должна периодически выполнять самообследование – это делается стоя перед зеркалом, а потом в положении лежа. Насторожить должно изменение формы груди, появление выделений из соска, пальпация уплотнений, изменение внешнего вида и структуры кожи груди.
Если первичная диагностика дает основание заподозрить рак груди, выполняются такие обследования:
- Анализ крови на онкомаркер СА-15-3 и уровень эстрогенов.
- КТ и МРТ груди.
- Маммография с введением в молочные протоки контрастного вещества (дуктография).
- Пункция молочной железы с цитологическим или гистологическим анализом.
В крупных онкологческих центах возможно выявление онкогенных мутаций, методами молекулярной генетики. Женщинам из группы риска есть смысл выполнить такой анализ.
Рак кишечника
Если человека беспокоят тошнота, рвота, схваткообразные боли в животе, кишечные колики, вздутие живота, запоры или поносы, недержание газов и кала, кровь и гной в кале – есть вероятность злокачественного процесса в кишечнике. Для его диагностики назначают такие процедуры:
- УЗИ органов брюшной полости.
- Анализ кала на скрытую кровь.
- Тест крови на онкомаркер СА-19-9.
Опухоль может быть локализована в разных отделах кишечника.
Для обследования прямой кишки применяют ректороманоскопию. Этот способ позволяет увидеть участок протяженностью до 25 см, что существенно сокращает возможности метода.
Толстый кишечник диагностируют двумя способами – ирригоскопией и колоноскопией.
Ирригоскопия – рентгенография кишечника с применением контрастного вещества (барий).
Колоноскопия – эндоскопическая процедура осмотра стенок органа при помощи гибкой трубки с оптическим прибором.
Ирригоскопия переносится легче колоноскопии, но последняя позволяет выполнить биопсию. В нашей клинике есть возможность провести это исследование под наркозом.
Для уточнения локализации процесса и наличия метастаз может быть назначены ПЭТ-КТ и МРТ.
Рак поджелудочной железы
Как правило, выявляется на поздней стадии. Его ранние симптомы довольно смазаны – умеренные боли в животе, потеря веса, бледность кожных покровов. Обычно это списывают на проявления панкреатита или нарушения питания. Изменения биохимических показателей умеренны, онкологический маркер СА-19-9 на начальной стадии может не повыситься.
Для первичной диагностики используют УЗИ, КТ, МРТ поджелудочной железы.
Чтобы взять образец ткани, используют такие инструменты:
- Чрескожная тонкоигольная аспирация (отсасывание) под контролем аппарата УЗИ.
- Ультразвуковая эндоскопия – датчик вводят в поджелудочную железу через тонкую кишку.
- Эндоскопическая ретроградная панкреахолангиография (ЭРХПГ) – гибкая трубка с оптическим наконечником вводится в просвет двенадцатиперстной кишки.
- Лапароскопия – хирургическим методом отбирают образцы ткани во всех «подозрительных» местах, и подробно осматривают другие органы брюшной полости на наличие и распространенность онкологического процесса. Это наиболее информативный способ диагностики опухолей.
Рак желудка
Жалобы на боли в области эпигастрия, стул и рвоту с кровью, тошноту, изжогу, отрыжку, потерю веса, могут свидетельствовать, как о язвенной болезни желудка, так и о раковой опухоли. В этом случае назначается:
- УЗИ органов брюшной полости.
- Рентгеноскопия желудка и кишечника с применением контрастного вещества.
- Исследование крови на онкологические маркеры СА-19-9, СА-242, АФП.
- Фиброгастродуоденоскопия (ФГДС) – эндоскопическая процедура, которая заключается в визуальном осмотре стенок желудка и двенадцатиперстной кишки. В случае обнаружения новообразования, обязательно берется биопсия для гистологического анализа, а также для выявления бактерии Helicobacter pylori. Именно ФГДС является «золотым стандартом» в диагностике болезней желудка и двенадцатиперстной кишки.
- Лапароскопическое исследование. Назначается, если было обнаружено большое новообразование с вероятным разрастанием в соседние органы.
Если у пациента были найдены бактерии Helicobacter pylori, это помещает его в зону риска по болезням желудка (гастриты, язва, рак). В этом случае требуется обязательное лечения антибиотиками, а также более тщательный контроль состояния ЖКТ.
Рак шейки матки
Подавляющее большинство злокачественных заболеваний женской половой сферы протекает бессимптомно или с незначительными симптомами вплоть до поздних стадий. Поэтому их профилактика начинается с ежегодного гинекологического осмотра, независимо от наличия жалоб.
Обязательное первичное обследование – осмотр в кресле гинеколога с зеркалами. По его результатам врач предпринимает дальнейшие действия.
В рамках гинекологического осмотра врач берет у пациентки мазок на цитологию – это скрининг рака шейки матки и предраковых состояний. Если результаты мазка показали наличие атипичных или злокачественных клеток, выполняется кольпоскопия (эндоскопический осмотр слизистой оболочки шейки матки) со взятием образца измененных участков для гистологического анализа.
Рак матки
Технологии определения рака шейки матки:
- Аспирационная биопсия полости матки.
- Гистероскопия – осмотр цервикального канала и полости матки с помощью оптического прибора (гистероскопа) с забором биоматериала.
- Диагностическое выскабливание.
Рак яичников
Диагностируется такими методами:
- Мануальный осмотр – ректовагинальный или влагалищный.
- УЗИ яичников.
- КТ и МРТ.
- Тест на онкомаркеры.
- Лапароскопия со взятием образца ткани.
Этот вид болезни склонен к метастазированию, поэтому часто поиск ведется и в других органах.
Рак предстательной железы
Чаще всего болеют мужчины старше 50, и особенно, 60 лет. Поэтому мужчинам старшего возраста обязательно нужно проходить профилактические осмотры простаты. Это же касается лиц из группы риска, особенно, учитывая, что ранние стадии протекают бессимптомно.
Скрининговые методы:
- Ректальный пальцевый осмотр.
- Анализ крови на онкомаркер ПСА.
При подозрении на онкопроцесс обследование продолжают такими инструментами:
- Трансректальным УЗИ. Выполняется через прямую кишку пациента. Позволяет исследовать предстательную железу, семенные пузырьки, уретру и окружающие ткани.
- Мультифокальной игольчатой биопсией под ультразвуковым контролем. Это наиболее надежный способ диагностики рака предстательной железы.
Рак почек
Заподозрить злокачественную опухоль почек можно на основании клинических тестов.
Это появлении в моче крови и атипичных клеток в сочетании с повышением СОЭ и уровня эритроцитов крови. Биохимия крови покажет увеличение количества кальция и трансаминазы.
Для дальнейшей диагностики применяют:
- УЗИ почек и брюшной полости.
- Контрастная рентгенография почки.
- КТ почек.
- Ретроградная пиелография. Это рентгенография почечной лоханки, которая выполняется с введением цистоскопа в мочевую систему и контрастного красителя в мочеточники. Рентгеновские снимки используются для визуализации движения красителя и функционирования системы.
- Прицельная биопсия под контролем УЗИ.
- Селективная почечная ангиография. Определяет почечно-клеточный рак. При новообразованиях лоханок не применяется.
Тесты на онкомаркеры при раке почек не информативны.
14 самых распространённых и опасных видов рака
К сожалению, почти неизлечимой.
В зависимости от места, где появилась опухоль, выделяют рак грудного отдела (в его верхней, средней и нижней трети), шейного и абдоминального отделов пищевода.
Аденокарцинома пищевода
Эта опухоль развивается из клеток внутренней оболочки — слизистого слоя пищевода и распространяется вглубь его стенки. Аденокарцинома, как правило, образуется в нижней части пищевода, около желудка.
Плоскоклеточный рак пищевода
Этот вид злокачественных новообразований появляется в плоских клетках, выстилающих просвет пищевода. Плоскоклеточный рак чаще всего встречается в верхней и средней частях пищевода.
Другие злокачественные первичные опухоли пищевода
Менее распространены, но всё же встречаются: веретеноклеточный рак (низкодифференцированный вариант плоскоклеточного рака), бородавчатый рак (высокодифференцированный вариант плоскоклеточного рака), псевдосаркома, мукоэпидермоидная карцинома, железисто-плоскоклеточная карцинома, цилиндрома (железисто-кистозная карцинома), первичная овсяноклеточная карцинома, хориокарцинома, карциноид и первичная злокачественная меланома.
Метастатический рак пищевода
Изредка онкопроцесс в пищеводе запускается извне — метастазами из других органов. Чаще всего это метастазы меланомы и рака молочной железы. Кроме того, в пищевод метастазируют опухоли головы и шеи, лёгкого, желудка, печени, почки, предстательной железы, яичка, костной ткани.
Метастазы обычно распространяются в соединительнотканной строме, окружающей пищевод, тогда как первичный рак пищевода растёт из слизистой оболочки или подслизистой основы самого пищевода.
что это, причины, виды, признаки

Что такое онкологические заболевания? Онкологическое заболевание – это аномальный рост клеток. Раковые клетки очень быстро делятся – даже тогда, когда им не хватает места или питательных веществ. Они игнорируют сигналы, которые отправляет им организм, и продолжают безостановочно расти и размножаться. Онкологические клетки обычно отличаются по форме от здоровых клеток. Они плохо выполняют свою функцию и быстро распространяются по организму. Опухоли, или новообразования, – это патологические наросты ткани, способной стать раковой. Организм не может контролировать разрастание такой ткани.
Онкология – это отрасль медицины, изучающая методы диагностики и лечения рака.
Навигация по статье
Термины «доброкачественный» и «злокачественный»
Опухоли бывают доброкачественными (не раковыми) или злокачественными (раковыми). Доброкачественные опухоли медленно растут и не распространяются по организму. Злокачественные опухоли растут очень быстро. Они внедряются в соседние здоровые ткани, разрушая их, и распространяются по всему телу.
В Израильской Ассоциации Врачей участвуют онкологи, которые специализируются на лечении таких заболеваний:
Термины «местно-распространенный» и «метастатический»

Рак является злокачественным потому, что он может стать местно-распространенным и метастатическим:
- Местно-распространенный рак. Опухоль внедряется в соседние ткани, выпуская «щупальца» из раковых клеток внутрь здоровых органов.
- Метастатический рак. Опухоль отправляет раковые клетки в другие ткани. Метастазы (вторичные опухоли) могут образоваться на большом расстоянии от первичного новообразования.
Расскажите русскоязычному консультанту Ассоциации Врачей Израиля свою историю болезни. После медицинского консилиума он сможет предоставить индивидуальный план лечения.
Что такое первичная опухоль?
Опухоль, возникшую в самом начале развития рака, называют первичной. Ее клетки могут сорваться с места и отправиться путешествовать по организму. Когда они закрепляются на других внутренних органах, формируются вторичные опухоли – метастазы. Перед тем, как образовать метастазы, раковые клетки перемещаются от первичной опухоли к другим внутренним органам по системе кровообращения или по лимфатической системе. Лимфатическая система – это сеть тонких сосудов, выводящих отходы жизнедеятельности клеток. Лимфа поступает из маленьких сосудов в крупные, а из крупных сосудов – в лимфоузлы. В конечном итоге лимфа попадает в кровоток.


Врач-эксперт онкологического отделения МЦ «Ихилов»
Как называются разные онкологические заболевания?
Название рака указывает на ту часть тела, где образовалась первичная опухоль. Когда рак распространяется, он сохраняет свое название. Например, если раковая опухоль почки образовала метастазы в легких, пациент по-прежнему болен раком почки, а не раком легких. (В данном примере злокачественное новообразование в легком является вторичной опухолью).
Определение стадии – это процесс установления факта и степени распространения рака. Существует несколько систем стадирования онкологических заболеваний. Характеристики каждой стадии зависят от разновидности рака.
Самые распространенные виды рака
У мужчин:[1]
29,3%
Рак простаты
23,6%
Рак кишечника
9,3%
Рак пищевода
У женщин:[2]
46,3%
Рак молочной железы
16,3%
Рак кишечника
8,4%
Рак шейки матки
6,6%
Рак яичника
Рак – это не одна-единственная болезнь. Это целая группа заболеваний со схожими чертами. При любой онкологической патологии часть клеток в организме претерпевает неестественные изменения и выходит из-под контроля. Классификация онкологических заболеваний основана на типах тканей или жидкостей, в которых впервые произошла аномалия. Некоторые виды рака поражают только определенные части тела. Существуют и смешанные разновидности. Ниже приведена классификация онкологических заболеваний, основанная на типах пораженных тканей.
- Карцинома. Карцинома – это рак так называемой эпителиальной ткани. Эпителий покрывает внутренние органы, железы и другие структуры. Например, рак слизистой оболочки желудка является карциномой. Различают два основных вида карцином: плоскоклеточные карциномы и аденокарциномы. Рак этого типа часто поражает органы или железы, ответственные за выработку определенных веществ. Сюда относятся и молочные железы. Карциномы составляют от 80 до 90% всех онкологических заболеваний.
- Саркома. Саркома – это злокачественная опухоль, растущая из соединительных тканей. К соединительным тканям относятся хрящи, жировая клетчатка, мышцы, сухожилия и кости. Самая распространенная саркома – опухоль кости – чаще всего встречается у молодых взрослых. В качестве примера саркомы можно привести остеосаркому (рак кости) и хондросаркому (рак хряща).
- Лимфома. Лимфома – это рак лимфоузлов, входящих в лимфатическую систему. Лимфатическая система отвечает за выработку лейкоцитов и очищение телесных жидкостей. Некоторые лимфомы образуются в лимфоидной ткани, входящей в структуру некоторых внутренних органов. К таким внутренним органам относятся, например, головной мозг и желудок. Онкологические заболевания этого типа делят на две категории: лимфомы Ходжкина и неходжкинские лимфомы.
- Лейкоз. Лейкоз также известен под названиями «лейкемия» или «рак крови». Это рак костного мозга, препятствующий нормальной выработке эритроцитов, лейкоцитов и тромбоцитов. Лейкоциты необходимы для борьбы с инфекциями, эритроциты – для предотвращения анемии, тромбоциты – для защиты от множественных гематом и кровотечений. В качестве примеров заболевания можно привести острый миелоидный лейкоз, хронический миелоидный лейкоз, острый лимфобластный лейкоз и хронический лимфобластный лейкоз. Термины «миелоидный» и «лимфобластный» указывают на вид пораженных клеток.
- Миелома. Миелома – это заболевание плазматических клеток костного мозга. В ряде случаев аномальные клетки собираются в одной кости и образуют опухоль. Такая опухоль называется плазмоцитомой. В большинстве случаев, впрочем, патологические клетки оседают в разных костях и формируют множество опухолей. Такая болезнь называется множественной миеломой.
Диагностика — это очень важный этап в успешном лечении рака. 57% онкологических диагнозов не подтверждаются в Израиле. Обратитесь в Ассоциацию Врачей Израиля, чтобы пройти диагностику у опытного онколога. Русскоязычный переводчик предоставляется бесплатно.
Какие причины развития рака?
Выделить одну-единственную причину развития рака невозможно. Ученые считают, что раковые опухоли образуются на фоне взаимодействия нескольких разных факторов – наследственных, экологических и бытовых.


Заведующий онкологическим департаментом МЦ Ихилов-Сураски
Какие обстоятельства повышают риск развития рака?
5%
Малоподвижный образ жизни
5%
Несбалансированное питание
5%
Неблагоприятные условия труда
3%
Репродуктивные факторы
3%
Ультрафиолетовое излучение
3%
Загрязненность окружающей среды
3%
Медицинские препараты
3%
Другие факторы
Развитие некоторых онкологических заболеваний связано с определенными факторами риска. Фактор риска – это любое обстоятельство, повышающее вероятность образования злокачественной опухоли. Фактор риска не всегда напрямую вызывает рак, однако в ряде случаев его наличие способствует развитию патологии.
Людям, относящимся к группе риска, рекомендуется регулярно приходить на скрининговые обследования. Поможет и борьба с некоторыми факторами риска. При условии раннего обнаружения рак, как правило, хорошо поддается терапии. К факторам, повышающим вероятность развития рака, относятся:
- Бытовые факторы. Сюда относится курение сигарет, рацион, богатый жирами, а также воздействие ультрафиолетового излучения (солнечных лучей). Бытовые факторы риска имеют значение только для взрослых. У большинства детей с онкологическими заболеваниями еще не было возможности испытать на себе долгосрочное влияние бытовых факторов.
- Наследственные факторы. Семейная история болезней, наследственность и генетика играют важную роль в развитии некоторых раковых опухолей. Определенные онкологические заболевания передаются из поколения в поколение. Ребенок может унаследовать генетические патологии родителей. Тем не менее, это не означает, что человек с семейной историей рака обязательно заболеет и сам. Наследственность всего лишь повышает риск образования опухоли. Наука пока не знает, какие обстоятельства являются определяющими. Болезнь может быть как логическим следствием генетической мутации, так и случайностью.
- Вирусные инфекции. Некоторые злокачественные опухоли образуются в результате заражения организма определенными вирусами. К наиболее опасным микроорганизмам относятся вирус папилломы человека (ВПЧ) и ВИЧ – вирус, вызывающий СПИД. Эти вирусы способны изменять клетки человеческого тела. Измененная клетка со временем превращаются в раковую – и начинает безостановочно делиться, образуя еще больше раковых клеток. Рак не заразен. Его нельзя «подхватить» от другого человека.
- Экологические факторы. Люди, занятые на некоторых производствах (например, маляры, фермеры, строители и все, кто работает в химической промышленности), входят в группу повышенного риска. Риск связан с воздействием вредоносных химических веществ. Существуют и другие экологические факторы – например, воздействие радона (радиоактивного газа).


Руководитель Института по лечению злокачественных заболеваний кожи «Элла»
Как гены влияют на рост раковой опухоли?


Определенные гены способствуют развитию рака. Почти во всех злокачественных опухолях есть какая-либо генетическая аномалия. Незначительная часть таких аномалий передается от родителей к детям. Остальные мутации происходят случайно.
Клеточный рост регулируется тремя группами генов. При некоторых онкологических заболеваниях эти гены мутируют, то есть претерпевают неестественные изменения. К таким генам относятся:
- Онкогены. Эти гены контролируют нормальный рост клеток. Ученые утверждают, что онкогены – это своеобразная «кнопка включения» рака, существующая в любом организме. С другой стороны, до сих пор неизвестно, какой именно фактор «включает» эту «кнопку».
- Гены-супрессоры опухолевого роста. Эти гены вычисляют очаги патологического роста и чересчур быстрого деления поврежденных, или злокачественных, клеток. Гены-супрессоры опухолевого роста препятствуют развитию рака. Опухоль, впрочем, продолжает расти, если эти гены повреждены и плохо выполняют свою функцию.
- Гены репарации ошибочно спаренных нуклеотидов. Эти гены выявляют ошибки, происходящие в процессе копирования ДНК с целью создания новой клетки. Если новая ДНК не полностью соответствует старой, гены репарации устраняют несоответствие и исправляют ошибку. Если эти гены плохо справляются со своими обязанностями, ошибки в ДНК повторяются во многих клетках. В результате клетки повреждаются.
В большинстве случаев организм строго контролирует число клеток, из которых состоит тело. Новые клетки необходимы для нормального роста и развития. Кроме того, они заменяют умирающие клетки. Рак – это потеря баланса. Патологический процесс начинается тогда, когда генетические изменения «склоняют чашу весов» в сторону чрезмерного клеточного роста.
В Ассоциации Врачей Израиля состоит 24 ведущих онколога страны, оставьте заявку ниже и мы свяжем Вас с врачом, который «специализируется» на лечении конкретного типа рака. Русскоговорящий переводчик предоставляется бесплатно.
Чем рак у детей отличается от рака у взрослых?


Диагностика, прогноз и лечение онкологических заболеваний у детей имеют свои особенности. Главные отличия – показатели выживаемости и причина развития рака. Пятилетняя выживаемость детей с онкологическими заболеваниями составляет около 83%. Пятилетняя выживаемость взрослых, болеющих раком, достигает приблизительно 68%. Вероятно, разница продиктована тем фактом, что рак у детей лучше поддается лечению. Кроме того, дети лучше переносят агрессивную терапию.
У детей патологический процесс чаще всего начинается в стволовых клетках. Это простые клетки, отвечающие за выработку более специализированных клеток, необходимых для нормальной жизнедеятельности организма. Случайная мутация стволовой клетки часто приводит к развитию рака. У взрослых озлокачествляются преимущественно эпителиальные клетки. Эпителий устилает различные полости и покрывает поверхность тела. Эпителиальные клетки содержатся в оболочках внутренних органов, желез и других структур. Онкологические заболевания у взрослых обычно развиваются под воздействием неблагоприятных факторов, повреждающих эпителиальные клетки. По этой причине рак у взрослых иногда называют «приобретенным».
Ассоциация Врачей Израиля предоставляет вам бесплатную возможность записаться на диагностику и лечение онкологических заболеваний, заполнив форму ниже.
Примечания:
рак / Блог компании «Атлас» / Хабр
О раке так или иначе слышали все. Кто-то видел сообщения в социальных сетях, кто-то помогал пережить эту болезнь родным и близким, а кто-то столкнулся с ней лицом к лицу.В любом случае рак пугает. Большая часть страхов рождается из-за неправильных представлений о заболевании или просто неведения. Мы в Атласе верим, что знание — сила, поэтому подготовили серию статей, где расскажем о раке: как он образуется, можно ли его предотвратить, и как выстроить процесс лечения.
Сегодня рассказываем, что такое рак, как он развивается и почему его так трудно победить.
Автор иллюстраций Майкл Ковальски
Перед тем как рассказать о механизме образования опухолей, разберемся немного с терминологией и вспомним, как обновляются здоровые клетки и ткани организма.
Почему рак так называется
То что пациенты называют раком, на языке медицины означает онкологическое заболевание или злокачественную опухоль. Опухоль, неоплазия или новообразование — это скопление атипичных клеток, которые бесконтрольно делятся и отказываются умирать.
Древнегреческий врач и философ Гиппократ одним из первых описал злокачественные новообразования. В своих трудах он дал им название karkinos, что в переводе с греческого означает «рак»: в разрезе крупные опухоли напоминали ему раков. Позже древнеримский врач Корнелий Цельс перевел термин на латинский язык — так появилось современное название cancer. Другой римский медик и хирург Клавдий Гален описывал доброкачественные опухоли словом oncos. Сегодня онкология — наука, которая изучает механизм образования доброкачественных и злокачественных опухолей, методы их профилактики и принципы лечения.
Англоязычное название всех злокачественных новообразований cancer в русском языке переводится как «рак». В этом значении термин можно использовать в обычной жизни, но врачи называют «раком» только карциному — злокачественную опухоль из эпителиальной ткани, которая выстилает поверхность тела, слизистые оболочки и полости внутренних органов, а также формирует большинство желез.
Помимо карциномы к злокачественным опухолям относится саркома, меланома, лейкоз и лимфома. Саркома — злокачественная опухоль из соединительной ткани. К соединительной ткани относятся мышцы, связки, хрящи, суставы, кости, сухожилия, глубокие слои кожи. Меланома — злокачественная опухоль из меланоцитов (клеток кожи). Лейкоз или лейкемия — злокачественное новообразование кроветворной ткани, а лимфома — лимфатической.
Как обновляются здоровые клетки и ткани
Все органы и ткани человека состоят из клеток. Они имеют одинаковую ДНК, но принимают разные формы и выполняют разные функции. Одни клетки воюют с бактериями, вторые переносят питательные вещества, третьи защищают нас от воздействия внешней среды, из других состоят органы и ткани. При этом почти все клетки обновляются, чтобы организм человека рос, функционировал и восстанавливался после повреждений.
Обновление клеток регулируют факторы роста. Это белки, которые соединяются с рецепторами на мембране клетки и стимулируют процесс деления. Когда новая клетка отделяется от родительской, в ней запускается каскад реакций, и она получает специализацию — дифференцируется. После дифференцировки в клетке активны только те гены, которые определяют ее форму и предназначение. Можно сказать, что теперь у клетки есть персональная инструкция, что и как делать.
Все ткани обновляются с разной скоростью. Клетки центральной нервной системы и хрусталика глаза не делятся совсем, а клетки эпителия тонкого кишечника полностью меняются каждые 4–5 дней. Ткани, которые постоянно обновляются, содержат слой стволовых клеток. Эти клетки не имеют специализации, а могут только делится и создавать либо свою копию без специализации, либо дифференцированную клетку той ткани, в которой они находятся.
Новые клетки заменяют поврежденные старые. Поврежденная клетка «понимает», что больше не принесет организму пользу, и запускает программу гибели — апоптоз: клетка совершает добровольный суицид и уступает место здоровой.
Как клетка становится злокачественной
Во время деления или из-за воздействия повреждающих ДНК соединений, в геноме клетки происходит примерно 10 тысяч ошибок в день. Но наш организм умеет с ними справляться. Специальные ферменты ремонтируют поломки или запускают программу апоптоза. Если изменение осталось без починки, в цепочке ДНК сохраняется мутация.
Мутация — это изменение в ДНК, которое передается другим клеткам. Мутации бывают наследственными и соматическими. Наследственные мутации случаются только в половых клетках и передаются следующему поколению.
Гораздо чаще мутации происходят в остальных клетках. Соматические мутации случаются независимо друг от друга в разных клетках организма и не передаются по наследству. Некоторые факторы заметно увеличивают частоту соматических мутации. Сигаретный дым, ультрафиолет, радиационное излучение и ретровирусы — мощные мутагены, которые могут привести к мутациям в ДНК.
Когда клетка с мутацией делится, дефективная ДНК удваивается и передается новой клетке. Если в ней происходит еще одна мутация, она добавляется к уже имеющейся. Таким образом соматические мутации накапливаются в разных клетках тела на протяжении всей жизни. Этим объясняется старение человека и образование злокачественных опухолей. Кстати, они тесно связаны между собой: с возрастом риск развития злокачественной опухоли увеличивается.
Статистика МНИОИ им. П.А. Герцена.
Какие мутации приводят к раку
Представьте, что в одной клетке случилось несколько мутаций. Первая затронула гены, которые отвечают за деление, а вторая — нарушила механизм запуска апоптоза. Если эти две мутации встретятся, то мы получим клетку, которая постоянно делится и отказывается умирать.
Гены-супрессоры опухолевого роста и протоонкогены — это гены, которые регулируют деление, дифференцировку и апоптоз. Здоровая клетка использует эти гены, чтобы определить, чем ей стать, какие функции выполнять и когда умирать. Когда эти гены повреждены, у клетки нет доступа к инструкции, и она становится неуправляемой.
Сегодня известно около 40 протоонкогенов, и 14 из них связаны с высоким риском развития опухоли. Как пример, ERBB2 (HER-2) часто мутируют при раке молочной железы, KRAS — при раке поджелудочной железы и толстой кишки, BRAF — при меланоме.
Самый известный ген опухолевой супрессии — BRCA1. Мутации этого гена повышают риск развития рака молочной железы и рака яичников. Другой известный ген-супрессор TP53: мутации в нем выявляют в половине случаев рака.
Как развивается злокачественная опухоль
Бессмертные клетки продолжают делится — и опухоль растет. Скопление клеток перерастает в дисплазию — нетипичное для ткани новообразование. Неинвазивная опухоль или рак in situ означает, что новообразование еще не проросло через тонкую границу между эпителиальной и соединительной тканью (базальную мембрану). Для этой стадии характерно равновесие, о котором мы подробнее расскажем позже. Нарушение базальной мембраны — первый признак злокачественного процесса.
nccs.com
Злокачественная опухоль не может расти дальше, пока не получит доступ к питательным веществам. Поэтому клетки опухоли выделяют различные факторы роста, но самый важный из них — фактор роста эндотелия сосудов (VEGF). Он стимулирует образование сети капилляров, через которые клетки получают доступ к питательным веществам. Теперь опухоль может прорастать в окружающие ткани и разрушать их.
В злокачественной клетке продолжают происходить повреждения ДНК, но они не восстанавливаются. Клетка тратит все ресурсы на бесконечное деление. Из-за постоянных мутаций в опухоли появляются клетки с самыми разными формами и свойствами.
Организм пытается бороться с опухолью, и условия среды для злокачественных клеток постоянно меняются. Выживают и делятся дальше только те злокачественные клетки, которые могут противостоять переменам. Можно сказать, что среди клеток злокачественной опухоли происходит естественный отбор.
По мере деления в новообразовании появляются стволовые клетки опухоли. Они могут копировать сами себя и производить обычные клетки злокачественного новообразования. Опухолевые стволовые клетки трудно поддаются уничтожению во время лечения, что приводит к рецидивам.
Со временем в результате отбора появляется клетка способная открепиться от опухоли, найти подходящее место для вторичного очага, чтобы начать делиться в новой среде. Так формируется метастаз.
Не все опухоли состоят из злокачественных клеток. Доброкачественные клетки отличаются тем, что частично или полностью сохраняют свою специализацию. Они медленно делятся, точно копируют ДНК и остаются похожими на клетки исходной ткани. В доброкачественной опухоли продолжает работать репарация ДНК, не происходит такого количества мутаций и естественного отбора, поэтому такая опухоль легко поддается хирургическому лечению. Но из-за дополнительных мутаций клетки доброкачественных образований могут превратиться в злокачественные. Например, из-за воздействия ультрафиолета родинки могут переродиться в меланому (злокачественное новообразование кожи).
Почему иммунитет не справляется со злокачественной опухолью
Еще одна особенность злокачественных опухолей — реакция на них иммунной системы. Различают три стадии ответа иммунной системы:
Устранение. Поврежденные клетки экспрессируют на своей поверхности опухолевые антигены, на которые реагируют главные стражи иммунной системы — макрофаги и лимфоциты. Они находят и уничтожают врага. На этой стадии опухоль не может прорасти в окружающие ткани, потому она называется неинвазивной или опухолью in situ (на месте).
Равновесие. Некоторые клетки начинают маскироваться — синтезировать меньшее количество антигенов. Иммунная система не может их найти и уничтожить, но распознает остальные злокачественные клетки. В стадии равновесия иммунитет не может справиться с опухолью полностью, но ограничивает ее рост. Это состояние может длиться годами и никак себя не проявлять.
Бессилие. Из-за генетической нестабильности в опухоли постоянно рождаются клетки с разными мутациями. Поэтому рано или поздно появляются клетки-иммуносупрессоры, которые отражают атаку клеток иммунной системы и подавляют иммунитет.
Как появляется метастаз
Вторичный очаг роста злокачественной опухоли называется метастазом. Метастазирование — это сверхспособность злокачественной опухоли; сложный процесс, к которому опухоль долго готовится.
Сначала злокачественные клетки выделяют специальные пузырьки — экзосомы. Они путешествуют по всему организму, находят подходящую для метастаза ткань и готовят ее к приходу раковых клеток. Так в нормальной ткани образуется привлекательная ниша, где злокачественные клетки могут осесть и начать делиться. Иногда раковые клетки напоминают самообучающийся исскусственный интеллект, но это не так.
Также некоторые клетки способны выделять специальные сигнальные молекулы, которые перепрограммируют макрофаги. Часть из них перестает бороться и начинает воспринимать опухоль как поврежденную ткань. Такие макрофаги выделяют разные факторы роста, которые помогают клеткам опухоли делиться. В этой стадии иммунные клетки разделяются на два противоположных лагеря: одни продолжают разрушать опухоль, а другие помогают ей расти. Это переломный момент, после которого опухоль начинает увеличиваться и метастазировать.
Злокачественная клетка не может просто открепиться от опухоли и начать путешествовать по организму. Она должна уметь отсоединяться от других клеток, проникать в глубину окружающих тканей, выживать после попадания в кровеносные и лимфатические сосуды. Для этого злокачественные клетки выделяют специальные вещества, которые позволяют им двигаться, разрушать клетки других тканей и прятаться от иммунной системы.
Вместе с лимфой злокачественные клетки попадают в лимфатические узлы. Лимфоциты в них пытаются остановить и уничтожить врага, чтобы он не прошел дальше. Из-за воспалительного процесса, лимфоузлы увеличиваются, а большинство раковых клеток погибает. Выжившие клетки могут осесть в ткани лимфоузла и дать метастаз. Как правило, клетки злокачественной опухоли сначала поражают ближайшие лимфоузлы и только затем добираются до отдаленных.
Злокачественные клетки продолжают искать подготовленную ткань по мере продвижения по организму. Большинство из них погибает в непривычной среде, поэтому поиски могут идти долго. Но рано или поздно появляется клетка способная выйти из кровеносного или лимфатического сосуда, прикрепиться к подготовленной ткани и начать делиться на новом месте. Так образуется вторичный очаг или метастаз.
Схематичное изображение клетки злокачественной опухоли, которая может дать метастаз.
Researchgate.net
У разных видов злокачественных опухолей есть любимые места для метастазирования. Например, рак молочной железы часто метастазирует в легкие, печень, кости и головной мозг. Название болезни всегда связано с первичной опухолью и не зависит от мест метастазирования.
Что значит четвертая стадия рака и почему она самая опасная
Для диагностики крайне важно оценить тип, степень распространенности, дифференцировки и скорость роста злокачественной опухоли. Для этого существует международная классификация TNM.
T — tumor (опухоль). Рядом с буквой Т может стоять число от 0 до 4, которое характеризует распространенность первичной опухоли. T0 — опухоль нельзя определить. Чем выше число, тем больше размер опухоли и вероятность прорастания в окружающие ткани. Tis — обозначение для неинвазивной опухоли.
N — nodes (узлы). От 0 до 3. Говорит об отсутствии, наличии или степени распространенности метастазов в региональных лимфатических узлах. Если метастаз появился в отдаленном лимфоузле, он относится к критерию M.
M — metastases (метастазы). Отдаленные метастазы либо есть — M1, либо их нет — M0.
Если какой-то из компонентов системы нельзя измерить, то рядом с буквой ставится символ X.
Epomedicine.com
Классификация TNM позволяет определить стадию опухолевого процесса.
Первая стадия — небольшая опухоль в месте возникновения. Вторая стадия — увеличенная опухоль, которая проросла в окружающие ткани и возможно метастазировала в ближайшие лимфатические узлы. Третья стадия — довольно большая опухоль, которая метастазировала в ближайшие лимфатические узлы. Четвертая стадия — опухоль с метастазами в других органах и тканях.
Как правило, невозможно полностью вылечить опухоль на четвертой стадии: лекарственная терапия позволяет только замедлить течение болезни. Таким больным оказывают паллиативную помощь, ее задача — повысить качество жизни пациента.
Как бороться с раком
Злокачественная опухоль кажется монстром, который использует все силы и функции организма себе во благо. Но не стоит забывать, что появление этого монстра можно предотвратить, если знать о своих рисках и мерах профилактики.
Кроме профилактики важно проходить регулярные обследования, чтобы диагностировать злокачественное новообразование на ранней стадии. Пока опухоль не успела распространиться в другие ткани и органы, она поддается лечению.
В следующей статье Атлас подробно расскажет, как снизить риски развития злокачественных новообразований, а также даст инструкцию, когда и какие обследования проходить, чтобы обезопасить себя.
А пока предлагаем пройти тест от Фонда профилактики рака. По его результатам можно примерно оценить риски развития злокачественных опухолей.
У меня рак? 8 наивных вопросов про онкологию | Здоровая жизнь | Здоровье
Рак окружён невероятным количеством мифов и заблуждений. Но чтобы защититься от страшной болезни, нужно знать врага в лицо. Попробуем ответить на самые распространённые вопросы об онкологических заболеваниях.

Наш эксперт — врач-онколог-гематолог, член Европейского общества медицинской онкологии (ESMO), кандидат медицинских наук Михаил Ласков.
«АиФ Здоровье»: Если общий анализ крови и мочи в норме, значит, рака точно нет?
Михаил Ласков: Увы, это не так. До определённого момента наличие опухоли может не отражаться на показателях общего анализа крови и мочи. Да и вообще ориентироваться на такие анализы для диагностики рака
нельзя. Эти исследования показывают лишь общее состояние организма, например наличие воспалительных процессов, изменения в составе крови, которые могут быть следствием целого ряда заболеваний, начиная от обычной простуды и заканчивая раком. Поэтому, если в общем анализе крови есть какие-то отклонения, чтобы понять их причину, потребуются дополнительные исследования.
Более того, даже анализ крови на онкомаркеры не может использоваться для выявления рака. Повышение уровня онкомаркеров может быть связано с воспалением в различных органах и другими причинами, не имеющими отношения к раку. С другой стороны, многие злокачественные опухоли не сопровождаются ростом онкомаркеров. То есть эти анализы необходимы лишь для того, чтобы оценить эффективность лечения некоторых видов рака, когда диагноз уже поставлен.
— Какой рак встречается чаще всего? Какие опухоли самые опасные?
— Самые распространённые виды рака в мире — рак лёгких, рак кишечника, рак кожи, рак молочной железы у женщин и рак простаты у мужчин. По числу умерших на первом месте стоит рак лёгкого. Пока очень плохо поддаются лечению опухоли мозга и рак поджелудочной железы. А самые низкие показатели смертности отмечаются при базально-клеточном раке кожи.
— Почему у одних людей рак выявляют на ранних стадиях, а у других — на поздних, когда уже ничего нельзя сделать?
— Термин «рак» объединяет сотни различных опухолей, которые ведут себя по-разному: одни развиваются быстро, другие медленно. Поэтому даже регулярное прохождение диспансеризации не гарантирует того, что опухоль будет диагностирована на ранней стадии. Ведь осмотры проводятся с определённой периодичностью, поэтому бывает, что скоротечные и агрессивные формы рака к моменту прохождения очередного скрининга оказываются уже запущенными. К тому же на диспансеризации можно выявить совсем немного видов рака, да и то далеко не всегда.
Впрочем, это не значит, что проходить профилактические осмотры не нужно. Некоторые исследования весьма информативны и могут обнаружить рак ещё до появления симптомов болезни. Среди таких исследований — РАР-тест для выявления рака шейки матки, анализ кала на скрытую кровь, колоноскопия или сигмоскопия для выявления рака кишечника.
— Рак всегда болит?
— Нет. Многие виды рака на ранних стадиях протекают бессимптомно. А боль может возникнуть по самым разным причинам, не имеющим отношения к онкологии. То же касается и других настораживающих признаков: резкое похудение, тошнота и температура хоть и могут сопутствовать онкологическим болезням, но поставить диагноз только по этим симптомам невозможно. Дело в том, что не существует ни одного точного признака злокачественной опухоли, поэтому диагностика рака сложна даже для специалистов.
 Единственные доступные способы самодиагностики — регулярный осмотр молочных желёз у женщин и осмотр кожи для выявления меланомы.
Единственные доступные способы самодиагностики — регулярный осмотр молочных желёз у женщин и осмотр кожи для выявления меланомы.
— Рак — это болезнь современной цивилизации? Пока не было мобильников и микроволновок, люди раком не болели.
— Это не так. Злокачественные опухоли преследовали человека всегда. Так, рак груди, желудка, кожи и некоторые другие виды рака были описаны ещё в трудах Гиппократа. А возраст самой древней раковой опухоли на кости стопы человека, обнаруженной археологами, — больше полутора миллионов лет.
Другое дело, что с развитием медицины продолжительность жизни человека постоянно увеличивается, а средства диагностики становятся более совершенными, поэтому фиксируется всё больше случаев злокачественных опухолей. Раньше многие люди просто не доживали до развития рака и умирали в силу других причин, а врачи не всегда могли найти опухоль.
А что касается излучения сотовых телефонов и микроволновых печей, то связь между этим излучением и развитием рака на сегодняшний день не доказана.
— Если вести здоровый образ жизни, правильно питаться и не курить, рака точно не будет?
— Увы, точная причина появления злокачественных опухолей до сих пор не установлена. Ясно, что их очень много и они индивидуальны для разных видов злокачественных опухолей. Известны лишь некоторые факторы, которые увеличивают риск возникновения рака. И далеко не все из них имеют отношение к образу жизни. Так, генетические мутации, передающиеся по наследству, связаны с определёнными видами рака (например, некоторые формы рака молочной железы имеют наследственную природу).
Но это не значит, что можно перестать следить за собой. Например, доказано, что люди с избыточным весом входят в группу риска по 13 видам рака, поэтому старайтесь не переедать и больше двигаться. Вредные привычки тоже повышают риск заболеть: хорошо изучена связь между раком и курением, причём речь идёт не только о раке лёгких, но и о некоторых других опухолях.
— Рак — это болезнь пожилых?
— Отчасти это так. С возрастом риск заболеть раком увеличивается. С годами в организме накапливаются различные поломки, которые могут приводить к образованию опухоли. Но, увы, молодость вовсе не является 100%-ной гарантией защиты от рака, ведь злокачественные опухоли встречаются и у детей. Более того, известны случаи, когда опухоль формировалась на стадии эмбрионального развития у ещё не родившихся малышей.
— Рак — это приговор? Вылечиться навсегда не получится, рано или поздно болезнь вернётся?
— Успех лечения злокачественных опухолей зависит от многих факторов, в том числе и от стадии заболевания. Нередко после лечения наступает полное выздоровление. Вероятность рецидива зависит от вида рака и правильности лечения. Рецидивы случаются в разные сроки, и это тоже зависит от заболевания. Например, в случае с лейкозом отсутствие рецидивов в течение трёх — пяти лет говорит о том, что вероятность возвращения болезни не выше, чем риск заболеть раком у здорового человека.
Диагностика рака | Радиология, генетика, тесты и многое другое
Позвоните нам 24/7
888.552.6760 ТЕПЕРЬ ГОВОРИТЕ ЗАПИСАТЬСЯ НА КОНСУЛЬТАЦИЮ Звоните нам в любое время. Мы доступны 24/7 888.552.6760-
Как мы лечим рак
Раки, которые мы лечим
- Рак молочной железы
- Колоректальный рак
- Рак легких
- Рак простаты
- Просмотреть все типы рака
- химиотерапия
- Программа клинических испытаний
- Точная медицина
- Лучевая терапия
- Просмотреть все варианты лечения
- Диагностические процедуры
- Диагностическая визуализация
- Лабораторные тесты
- Генетическое и геномное тестирование
- Просмотреть все параметры диагностики
- Нутритивная поддержка
- Онкологическая реабилитация
- Управление болью
- Духовная поддержка
- Просмотреть все услуги интегративного ухода
-
Наши локации
Больницы
- Atlanta
- Чикаго
- Филадельфия
- Феникс
- Tulsa
Центры амбулаторной помощи
- Центр города Чикаго, штат Иллинойс
- Гилберт, Аризона
- Герни, Иллинойс
- Северный Феникс, Аризона
- Скоттсдейл, Аризона
-
Стать пациентом
Стать пациентом
- Что ожидать
- Страховая проверка
- Запланировать встречу
- Второе мнение
- Путешествие в CTCA
- Иностранные пациенты
- Медицинские записи
- Условия проживания
- Удобства
- Скоординированный уход
- Кулинарные услуги
- Наше отличие
- Истории пациентов
- Услуги поддержки дожития
- Статистика и результаты выживаемости
- Результаты нашего опыта пациентов
- Наши результаты по качеству жизни
- Качество и безопасность пациентов
-
Ресурсы и поддержка
Пациентам
- Информация о COVID-19
- Номера телефонов больниц
- Портал для пациентов
- планирование
- Уход за близким, больным раком
- Близость во время лечения рака
- Разговор с детьми о раке
- Раковый этикет
- Блог CancerCenter360
- Истории пациентов
- Борцы с раком
- Рецепты
- Пожертвовать на исследование рака
- Наша история
- Пресс-релизы
- Отдавая
- Наше лидерство
-
Для врачей
Информация для врача
- Клинические услуги
- Связаться с нами
- Направьте пациента
- Присоединиться к нашей команде
Дополнительные ресурсы
- Клинические испытания
- Справочник врача
- Непрерывное медицинское образование
- Авторизоваться Поиск
Поиск
Меню Поиск Как мы лечим рак Раки, которые мы лечим Рак молочной железы Колоректальный рак Рак легких Рак простаты Просмотреть все типы рака Варианты лечения химиотерапия Программа клинических испытаний Точная медицина Лучевая терапия Просмотреть все варианты лечения Диагностика рака ,областей исследования: диагностика — Национальный институт рака
Почему исследования в области диагностики имеют решающее значение для прогресса в борьбе с раком
Достижения в диагностике рака могут улучшить исходы для многих пациентов с этим заболеванием. Врачи и пациенты полагаются на точную информацию, полученную с помощью диагностических инструментов, таких как клинические лабораторные тесты, визуализационные исследования и геномный анализ, для принятия решений на всех этапах лечения рака. Диагностические инструменты банка
- поможет определить приближающийся риск рака
- помогает определить степень рака в организме (стадия)
- классифицирует группы пациентов с опухолями, которые имеют определенные генетические изменения
- информировать о решениях о лечении, например определять лечение, которое с наибольшей вероятностью будет эффективным для данного пациента
- оценить реакцию пациента на лечение
- наблюдение за пациентом на предмет рецидива рака
Возможности исследований в области диагностики рака
Диагностика рака долгое время полагалась на микроскопическое исследование клеток, чтобы определить, имеют ли они вид раковых клеток.Диагностика часто включает использование молекулярных и цитогенетических маркеров для сбора дополнительной информации об опухоли. Развитие новых технологий для анализа ДНК и других молекул в опухолях создало возможности для разработки дополнительных биомаркеров для диагностики рака.
Признавая эту возможность, а также проблемы, связанные с разработкой новых инструментов и методов, исследователи из NCI и других организаций разработали контрольный список критериев, которые можно использовать для определения готовности новых тестов на основе omics для оказания помощи пациентам в клинических испытаниях.
Omics-тесты включают тесты, основанные на таких дисциплинах, как геномика, эпигеномика, транскриптомика, протеомика и метаболомика, то есть изучение низкомолекулярных метаболитов в клетках и тканях, которые присутствуют в жидкостях организма, таких как кровь и моча.
Развитие технологий также создало возможности для разработки и тестирования новых методов визуализации в диагностике рака. Например, исследование, проведенное учеными NCI, показало, что биопсия под визуальным контролем для выявления рака простаты лучше справляется с выявлением мужчин с заболеванием высокого риска, чем стандартная биопсия, а также снижает выявление заболеваний низкого риска, которые могут не обнаруживаться. нужно лечение.
Другие возможности визуализации включают разработку более совершенных инструментов для визуализации опухолей, а также для чтения и интерпретации сканированных изображений.
Диагностические инструменты, которые определяют определенные молекулярные аномалии в опухолях, также важны в контексте точной медицины. Обладая этой информацией, врачи могут определить, есть ли у пациента цель для конкретной таргетной терапии или нет, и должны избегать приема препарата. В последние годы Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) одобрило тесты, называемые сопутствующей диагностикой, чтобы помочь выявить кандидатов на определенные виды лечения.Пациентам может потребоваться пройти один из этих тестов до начала лечения с помощью таргетной терапии.
Проблемы исследований в области диагностики рака
Чтобы быть полезными в клинике, результаты диагностических тестов должны быть надежными и должны быть возвращены пациентам и врачам в относительно короткие сроки.
Установление прогностической ценности диагностических инструментов является сложной задачей, особенно с учетом неоднородности рака и вариативности клинического течения, даже для пациентов с одним и тем же типом рака.В диагностических условиях важна чувствительность теста. Например, хотя многие потенциальные тесты на основе омиков показали многообещающие результаты в доклинических исследованиях, некоторые из них были переведены в клинически полезные тесты из-за низкой чувствительности.
В настоящее время используется более 20 онкомаркеров, но есть некоторые ограничения на использование этих диагностических инструментов. Например, не каждый человек с определенным типом рака будет иметь более высокий уровень онкомаркера, связанного с этим раком.Более того, опухолевые маркеры идентифицированы не для каждого типа рака. Для получения дополнительной информации о онкомаркерах см. Информационный бюллетень по опухолевым маркерам.
Другой исследовательской задачей является разработка способов мониторинга в реальном времени молекулярных изменений в опухолях в ходе лечения и после него, особенно для опухолей, которые труднодоступны.
Также необходимо предоставить пациентам информацию о вероятности того, что данная опухоль будет опасной для жизни. Действительно, по мере совершенствования технологии выявления опухолей количество чрезмерно диагностируемых видов рака, которые вряд ли могут причинить вред или смерть, увеличилось.Следовательно, существует еще большая потребность в инструментах для точной оценки рисков, которые эти опухоли представляют для пациентов.
Роль NCI в исследованиях по диагностике рака
NCI поддерживает исследования новых инструментов и методов диагностики рака. Эта работа включает в себя разработку тестов и технологий визуализации, которые могут предоставить конкретную информацию о раке человека. Другие приоритеты включают разработку диагностических инструментов, которые можно использовать в лабораторных исследованиях.
Программа диагностики рака (CDP)
Одна из восьми основных программ, управляемых Подразделением лечения и диагностики рака NCI, Программа диагностики рака (CDP) направлена на стимулирование, координацию и финансирование исследований для разработки диагностических и терапевтических биомаркеров, новых технологий, ресурсов биопрепаратов и науки. ,Исследователи, работающие при поддержке CDP, работают над рядом проектов, включая разработку инновационных диагностических средств in vitro, новых диагностических технологий и соответствующих человеческих образцов, чтобы лучше охарактеризовать рак и улучшить принятие медицинских решений и оценку реакции на лечение. Программа поддерживает исследования в медицинских центрах, больницах, на предприятиях и университетах по всей территории Соединенных Штатов. CDP участвует в следующих инициативах:
- Исследование NCI’s Molecular Analysis for Therapy Choice (NCI-MATCH) — это клиническое испытание фазы II для прецизионного лечения рака, которое направлено на определение того, будут ли подходящие определенные лекарства или комбинации лекарств у взрослых, опухоли которых имеют определенные генные аномалии, эффективно лечить их рак. независимо от типа рака.Исследование NCI-MATCH поддерживается NCI через Национальную сеть клинических испытаний (NCTN) и проводится совместно с NCI и ECOG-ACRIN.
- Клиническое испытание TAILORx, спонсируемое NCI, использовало генный тест, чтобы определить, можно ли использовать панель генов, часто связанных с риском рецидива у женщин с ранней стадией рака молочной железы, для распределения пациентов с наибольшим риском рецидива. соответствующее и эффективное лечение. В частности, тест помог оценить вероятную пользу от определенных типов химиотерапии.
- Отделение исследований биорепозиториев и биопрепаратов (BBRB) направлено на улучшение нашего понимания рака за счет повышения доступности и доступности для исследователей качественных биологических образцов и связанных с ними клинических данных. Эти цели поддерживаются разработкой множества исследовательских ресурсов, включая Лучшие практики NCI для ресурсов биологических образцов, СОП и базу данных исследований биологических образцов.
- Объединенная сеть человеческих тканей (CHTN) проспективно собирает и распределяет биопробы человека по запросу ученых-исследователей.Образцы поддерживают фундаментальные открытия, трансляционные исследования и разработку диагностических тестов.
Программа визуализации рака (CIP)
CIPDCTD поддерживает исследования по использованию методов визуализации для неинвазивной диагностики рака и выявления подмножеств заболеваний у пациентов, а также в других областях исследований. Областью внимания исследователей CIP является функциональная или молекулярная визуализация, которая позволяет визуализировать физиологические, клеточные или молекулярные процессы в живых тканях по мере их возникновения.Молекулярная визуализация имеет решающее значение для фундаментального улучшения лечения онкологических пациентов. CIP поддерживает:
- Центры клеточной и молекулярной визуализации in vivo (ICMIC), где ученые из различных областей проводят междисциплинарные исследования клеточной и молекулярной визуализации, связанной с раком. Гранты на планирование до ICMIC предоставляют время и средства исследователям и учреждениям для организационной и научной подготовки к созданию ICMIC.
Сеть исследований раннего обнаружения (EDRN)
EDRN, управляемый Отделом профилактики рака (DCP) NCI, фокусируется на разработке и тестировании многообещающих биомаркеров или технологий для улучшения оценки риска и раннего выявления рака.Цель EDRN — сделать молекулярную диагностику реальностью. EDRN — это консорциум, в который входят более 300 исследователей, представляющих различные научные дисциплины, включая геномику, информатику и общественное здравоохранение.
Улучшение поиска биомаркеров раннего рака
Инициатива по молекулярному и клеточному скринингу поражений, обнаруженных на экране (MCSSL)
MCSSL направлен на сокращение числа чрезмерно диагностированных опухолей путем изучения биологии вялотекущих опухолей, тех поражений, которые имеют тенденцию к медленному росту, чтобы понять их прогрессирование от доброкачественного к инвазивному раку.Эта программа осуществляется совместно DCP и Отделом биологии рака NCI.
Исследование внутренней диагностики рака NCI
Центр исследования рака NCI (CCR) и Отдел эпидемиологии и генетики рака (DCEG) имеют ученых в ряде программ, которые проводят исследования, связанные с исследованиями диагностики рака.
,Рак почки: диагноз | Cancer.Net
НА ЭТОЙ СТРАНИЦЕ: Вы найдете список общих тестов, процедур и сканирований, которые врачи используют для поиска причины медицинской проблемы. Используйте меню для просмотра других страниц.
Врачи используют множество тестов для обнаружения или диагностики рака. Они также проводят тесты, чтобы узнать, распространился ли рак на другую часть тела, откуда он начался. Если это происходит, это называется метастазированием. Например, визуальные тесты могут показать, распространился ли рак.Визуализирующие тесты показывают изображения внутренних частей тела. Врачи также могут провести тесты, чтобы узнать, какое лечение лучше всего.
Для большинства видов рака биопсия — это единственный надежный способ для врача узнать, есть ли рак в той или иной области тела. При биопсии врач берет небольшой образец ткани для исследования в лаборатории. Если биопсия невозможна, врач может предложить другие тесты, которые помогут поставить диагноз.
В этом разделе описаны варианты диагностики рака почки.Не все тесты, перечисленные ниже, будут использоваться для каждого человека. Ваш врач может учитывать следующие факторы при выборе диагностического теста:
-
Тип подозреваемого рака
-
Ваши признаки и симптомы
-
Ваш возраст и общее состояние здоровья
-
Результаты ранее проведенных медицинских обследований
В дополнение к физическому обследованию для диагностики рака почки могут использоваться следующие тесты:
-
Анализы крови и мочи. Врач может порекомендовать сделать анализ крови, чтобы проверить количество эритроцитов в крови. Может быть рекомендован анализ мочи для поиска крови, бактерий или раковых клеток. Эти тесты могут указывать на наличие рака почки, но их нельзя использовать для постановки точного диагноза.
-
Биопсия. Биопсия — это удаление небольшого количества ткани для исследования под микроскопом. Обычно это выполняется в амбулаторных условиях с использованием местной анестезии интервенционным радиологом.Анестезия — это лекарство, которое блокирует осознание боли. Другие тесты могут предполагать наличие рака, но только биопсия может поставить точный диагноз. Затем патологоанатом анализирует образцы и составляет отчет о патологии с описанием результатов. Этот отчет становится постоянной частью медицинской карты человека.
В отчете о патологии указывается тип клетки, участвующей в раке почки (список см. Во введении), что важно при планировании лечения. Метастатический рак почки — это рак, распространившийся за пределы почки на другие части тела.Медицинские онкологи должны иметь заключение о патологии, прежде чем рекомендовать системную терапию для лечения метастатического рака почки. Системная терапия предполагает использование лекарств, влияющих на все тело. В некоторых случаях хирурги также могут запросить биопсию опухоли почки, чтобы помочь в планировании лечения. Однако, если визуализирующие исследования показывают твердую и растущую массу, хирурги могут сначала удалить опухоль, а затем патолог определит окончательный тип и стадию опухоли.
Поскольку ситуация каждого пациента индивидуальна, пациенту следует тщательно обсудить со своим врачом необходимость биопсии перед лечением.
Визуальные тесты
-
Компьютерная томография (КТ или CAT). Компьютерная томография позволяет делать снимки внутренней части тела с использованием рентгеновских лучей, сделанных под разными углами. Компьютер объединяет эти изображения в подробное трехмерное изображение, на котором видны любые аномалии или опухоли. Для измерения размера опухоли можно использовать компьютерную томографию. Пациентам, у которых оценивается образование почек, перед введением контрастного вещества проводится неконтрастная компьютерная томография.Контрастное вещество — это специальный краситель, который обеспечивает лучшую детализацию изображений, полученных при компьютерной томографии. Этот краситель вводится пациенту в вену. Кисты почек не впитают контрастное вещество, но опухоли почек будут. КТ без контрастирования, показывающая жир в опухоли почки, предполагает, что это доброкачественная ангиомиолипома (см. Введение), и могут быть рекомендованы варианты нехирургического лечения. Если у пациента тяжелое хроническое заболевание почек или почечная недостаточность, безопасное использование контрастного вещества не допускается. КТ мочевыводящих путей называется КТ-урограммой.Обратите внимание, что ПЭТ-КТ бесполезна при почечно-клеточном раке.
-
Рентген. Рентген — это способ получить изображение структур внутри тела с использованием небольшого количества излучения.
-
Магнитно-резонансная томография (МРТ). МРТ использует магнитные поля, а не рентгеновские лучи, для получения подробных изображений тела. МРТ можно использовать для измерения размера опухоли. Перед сканированием наносится специальный краситель под названием гадолиний для создания более четкого изображения.Этот краситель вводится пациенту в вену.
-
Цистоскопия и нефроуретероскопия. Иногда при уротелиальном раке верхних мочевыводящих путей или почечной лоханки могут проводиться специальные тесты, называемые цистоскопией и нефроуретероскопией (см. Введение). Они не часто используются при почечно-клеточной карциноме, если визуализация также не обнаруживает образование или камень в мочевом пузыре. Во время этих процедур пациенту вводят успокаивающее средство, в то время как крошечная светящаяся трубка вводится в мочевой пузырь через мочеточник и поднимается вверх в почку.Седация дает лекарство, чтобы стать более расслабленным, спокойным или сонным. Эта процедура может использоваться для получения опухолевых клеток для исследования под микроскопом, для выполнения биопсии, а иногда и для полного уничтожения небольших опухолей.
После того, как диагностические тесты будут выполнены, ваш врач изучит вместе с вами все результаты. Если диагноз — рак, эти результаты также помогают врачу описать рак. Это называется постановкой.
Следующий раздел в этом руководстве — этапы .Он объясняет систему, которую используют врачи для описания степени заболевания. Используйте меню, чтобы выбрать другой раздел для чтения в этом руководстве.
,Рак шейки матки: Диагноз | Cancer.Net
НА ЭТОЙ СТРАНИЦЕ: Вы найдете список стандартных тестов, процедур и сканирований, которые врачи используют для поиска причины медицинской проблемы. Используйте меню для просмотра других страниц.
Врачи используют множество тестов для обнаружения или диагностики рака. Они также проводят тесты, чтобы узнать, распространился ли рак на другую часть тела, откуда он начался. Если это происходит, это называется метастазированием. Например, визуальные тесты могут показать, распространился ли рак.Визуализирующие тесты показывают изображения внутренних частей тела. Врачи также могут провести тесты, чтобы узнать, какое лечение лучше всего.
Для большинства видов рака биопсия — единственный надежный способ для врача узнать, есть ли рак в той или иной части тела. При биопсии врач берет небольшой образец ткани для исследования в лаборатории. Если биопсия невозможна, врач может предложить другие тесты, которые помогут поставить диагноз.
В этом разделе описаны варианты диагностики этого типа рака.Не все тесты, перечисленные ниже, будут использоваться для каждого человека. Некоторые или все эти тесты могут быть полезны врачу при планировании лечения вашего рака. Ваш врач может учитывать следующие факторы при выборе диагностического теста:
Бимануальное тазовое обследование. В ходе этого обследования врач проверит тело женщины на предмет необычных изменений шейки матки, матки, влагалища, яичников и других близлежащих органов. Для начала врач будет искать любые изменения в вульве женщины за пределами тела, а затем, используя инструмент, называемый расширителем, чтобы держать стенки влагалища открытыми, врач заглянет внутрь тела женщины.Некоторые из близлежащих органов не видны во время этого исследования, поэтому врач вводит 2 пальца одной руки во влагалище пациентки, а другой рукой мягко надавливает на нижнюю часть живота, чтобы ощупать матку и яичники. Этот осмотр обычно занимает несколько минут и проводится в кабинете врача. Пап-тест часто делают одновременно.
Пап-тест. Во время мазка Папаниколау врач осторожно соскабливает шейку матки и влагалище снаружи, беря образцы клеток для анализа.
Усовершенствованные методы мазка Папаниколау упростили для врачей поиск раковых клеток. Традиционные мазки Папаниколау могут быть трудночитаемыми, поскольку клетки могут высохнуть, покрыться слизью или кровью или слипаться на предметном стекле.
-
Цитологический тест на жидкой основе, часто называемый ThinPrep или SurePath, переносит тонкий слой клеток на предметное стекло после удаления крови или слизи из образца. Образец сохраняется, поэтому одновременно можно проводить другие тесты, например, тест на ВПЧ (см. Скрининг и профилактика).
-
Компьютерный скрининг, часто называемый AutoPap или FocalPoint, использует компьютер для сканирования образца на предмет аномальных клеток.
Тест на типирование ВПЧ. Тест на ВПЧ похож на Пап-тест. Тест проводится на образце клеток шейки матки пациента. Врач может проверить на ВПЧ одновременно с Пап-тестом или после того, как результаты Пап-теста покажут аномальные изменения шейки матки. Определенные типы или штаммы ВПЧ, такие как ВПЧ16 и ВПЧ18, чаще встречаются у женщин с раком шейки матки и могут помочь подтвердить диагноз.Если врач говорит, что тест на ВПЧ «положительный», это означает, что тест обнаружил наличие ВПЧ. Многие женщины заражены ВПЧ, но не имеют рака шейки матки, поэтому одного теста на ВПЧ недостаточно для диагностики рака шейки матки.
Кольпоскопия. Врач может сделать кольпоскопию, чтобы проверить шейку матки на наличие аномальных участков. Кольпоскопия также может использоваться для проведения биопсии шейки матки. Используется специальный инструмент — кольпоскоп. Кольпоскоп увеличивает клетки шейки матки и влагалища, как в микроскоп.Это дает врачу увеличенное изображение тканей влагалища и шейки матки. Кольпоскоп не вставляется в тело женщины, и обследование не вызывает болезненных ощущений. Это можно сделать в кабинете врача и не имеет побочных эффектов. Это можно делать беременным женщинам.
Биопсия. Биопсия — это удаление небольшого количества ткани для исследования под микроскопом. Другие тесты могут предполагать наличие рака, но только биопсия может поставить точный диагноз.Затем патолог анализирует образец (ы). Патолог — это врач, который специализируется на интерпретации лабораторных тестов и оценке клеток, тканей и органов для диагностики заболеваний. Если поражение небольшое, врач может удалить его полностью во время биопсии.
Есть несколько видов биопсии. Большинство из них обычно делают в кабинете врача с использованием местного анестетика для обезболивания. Возможно кровотечение и другие выделения. Некоторые женщины испытывают дискомфорт, похожий на менструальные спазмы.
-
Одним из распространенных методов является отщипывание небольших кусочков ткани шейки матки с помощью инструмента.
-
Иногда врач хочет проверить область внутри отверстия шейки матки, которую нельзя увидеть во время кольпоскопии. Для этого врач использует процедуру, называемую эндоцервикальным выскабливанием (ЭКЦ). Врач использует небольшой инструмент в форме ложки, называемый кюреткой, для соскабливания небольшого количества ткани внутри шейного отверстия.
-
При петлевой электрохирургической процедуре удаления (LEEP) электрический ток пропускается через крючок из тонкой проволоки.Крючок удаляет ткань для исследования в лаборатории. LEEP также может использоваться для удаления предрака или рака на ранней стадии.
-
Конизация (коническая биопсия) позволяет удалить конусообразный кусок ткани шейки матки. Конизация может применяться в качестве лечения для удаления предрака или рака на ранней стадии. Это делается под общей или местной анестезией и может проводиться в кабинете врача или в больнице.
Если биопсия покажет наличие рака шейки матки, врач направит женщину к гинекологу-онкологу, который специализируется на лечении этого типа рака.Специалист может предложить дополнительные тесты, чтобы узнать, распространился ли рак за пределы шейки матки.
Тазовое обследование под наркозом. В случаях, когда это необходимо для планирования лечения, специалист может повторно осмотреть область таза, когда пациент находится под анестезией, чтобы увидеть, распространился ли рак на какие-либо органы около шейки матки, включая матку, влагалище, мочевой пузырь или прямую кишку. ,
Рентген. Рентген — это способ получить изображение структур внутри тела с использованием небольшого количества излучения.Внутривенная урография — это вид рентгеновского снимка, который используется для осмотра почек и мочевого пузыря.
Компьютерная томография (КТ или CAT). Компьютерная томография позволяет делать снимки внутренней части тела с использованием рентгеновских лучей, сделанных под разными углами. Компьютер объединяет эти изображения в подробное трехмерное изображение, на котором видны любые аномалии или опухоли. Для измерения размера опухоли можно использовать компьютерную томографию. Иногда перед сканированием наносят специальный краситель, называемый контрастным веществом, чтобы улучшить детализацию изображения.Этот краситель можно вводить пациенту в вену или давать в виде таблетки или жидкости для проглатывания.
Магнитно-резонансная томография (МРТ). МРТ использует магнитные поля, а не рентгеновские лучи, для получения подробных изображений тела. МРТ можно использовать для измерения размера опухоли. Перед сканированием наносится специальный краситель, называемый контрастным веществом, для создания более четкого изображения. Этот краситель можно вводить пациенту в вену или давать в виде таблетки или жидкости для проглатывания.
Позитронно-эмиссионная томография (ПЭТ) или ПЭТ-КТ. ПЭТ-сканирование обычно сочетается с компьютерной томографией (см. Выше), называемой ПЭТ-КТ-сканированием. Однако вы можете услышать, что ваш врач называет эту процедуру просто ПЭТ-сканированием. ПЭТ-сканирование — это способ создания изображений органов и тканей внутри тела. В организм пациента вводится небольшое количество радиоактивного сахарного вещества. Это сахарное вещество поглощается клетками, которые потребляют больше всего энергии. Поскольку рак имеет тенденцию активно использовать энергию, он поглощает больше радиоактивного вещества.Затем сканер обнаруживает это вещество и создает изображения внутренней части тела.
Если есть признаки или симптомы заболеваний мочевого пузыря или прямой кишки, могут быть рекомендованы следующие процедуры:
После проведения диагностических тестов ваш врач вместе с вами ознакомится со всеми результатами. Если диагноз — рак шейки матки, эти результаты также помогают врачу описать рак. Это называется постановкой.
Следующий раздел в этом руководстве — этапы . Объясняет систему, которую используют врачи для описания степени заболевания.Используйте меню, чтобы выбрать другой раздел для чтения в этом руководстве.
.